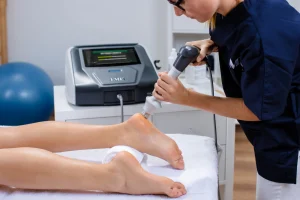
Plantarfasziitis ist die häufigste Ursache für inferioren Fersenschmerz — etwa...
Weiter lesen...TECAR-Therapie: Wirkung, Anwendung & Evidenz im Check
Inhaltsverzeichnis
TECAR-Therapie ist eines der wirksamsten Verfahren der modernen Physikalischen Medizin – und gleichzeitig eines der am häufigsten missverstandenen. Hinter dem Akronym verbergen sich präzise Physik, klinisch relevante Biologie und eine wachsende Evidenzbasis. Dieser Artikel erklärt, was TECAR ist, wie die Technologie funktioniert, welche klinischen Effekte sie erzeugt und wann ihr Einsatz indiziert ist.
Was bedeutet TECAR? Definition und Herkunft
TECAR steht für Transfer of Energy by Capacitive and Resistive – also die Übertragung von Energie mittels kapazitiver und resistiver Elektroden. Das Verfahren gehört zur Klasse der Hochfrequenz-Diathermie und nutzt elektromagnetische Wechselfelder im Frequenzbereich von 300 bis 1.200 kHz, um Energie in biologisches Gewebe einzubringen.
Die klinische Entwicklung der TECAR-Therapie begann in den 1990er-Jahren in Spanien und Italien. Seither hat sich das Verfahren in der europäischen Physiotherapie, Sportmedizin und Orthopädie als Standardmodalität etabliert. Geräte wie der Globus DiaCare 5000 und DiaCare 7000 zählen heute zu den bekannten TECAR-Systemen im deutschsprachigen Raum und sind als Medizinprodukte der Klasse CE IIb zertifiziert – die höchste Zertifizierungsstufe für aktive therapeutische Geräte.
Kernprinzip: TECAR erzeugt Wärme nicht von außen, sondern endogen – unmittelbar im Zielgewebe. Die biologische Wirkung entsteht dort, wo sie gebraucht wird: in Muskeln, Sehnen, Bändern und periartikulären Strukturen.
Physikalische Grundlagen: Wie entsteht Gewebewärme durch Hochfrequenz?
Elektrischer Wechselstrom im Hochfrequenzbereich (> 300 kHz) überwindet die natürliche Impedanz biologischer Gewebe, ohne elektrische Kontraktion auszulösen – oberhalb von 100 kHz sind Nerven und Muskeln für elektrische Reize nicht mehr stimulierbar. Was entsteht, ist ausschließlich thermische und biophysikalische Energie.
Die Wärmeentstehung beruht auf zwei Mechanismen:
- Ohmsche Verluste (resistive Erwärmung): Elektrischer Strom fließt durch Gewebe mit elektrischem Widerstand und erzeugt Joulesche Wärme. Dieser Effekt ist in schlecht leitenden, wasserarmen Strukturen wie Knochen, Knorpel und Sehnen besonders ausgeprägt.
- Dielektrische Verluste (kapazitive Erwärmung): Polare Moleküle (Wasser, Proteine) richten sich im wechselnden elektrischen Feld periodisch aus und erzeugen dabei Reibungswärme. Dieser Effekt dominiert in wasserreichen, ionenreichen Geweben wie der Skelettmuskulatur.
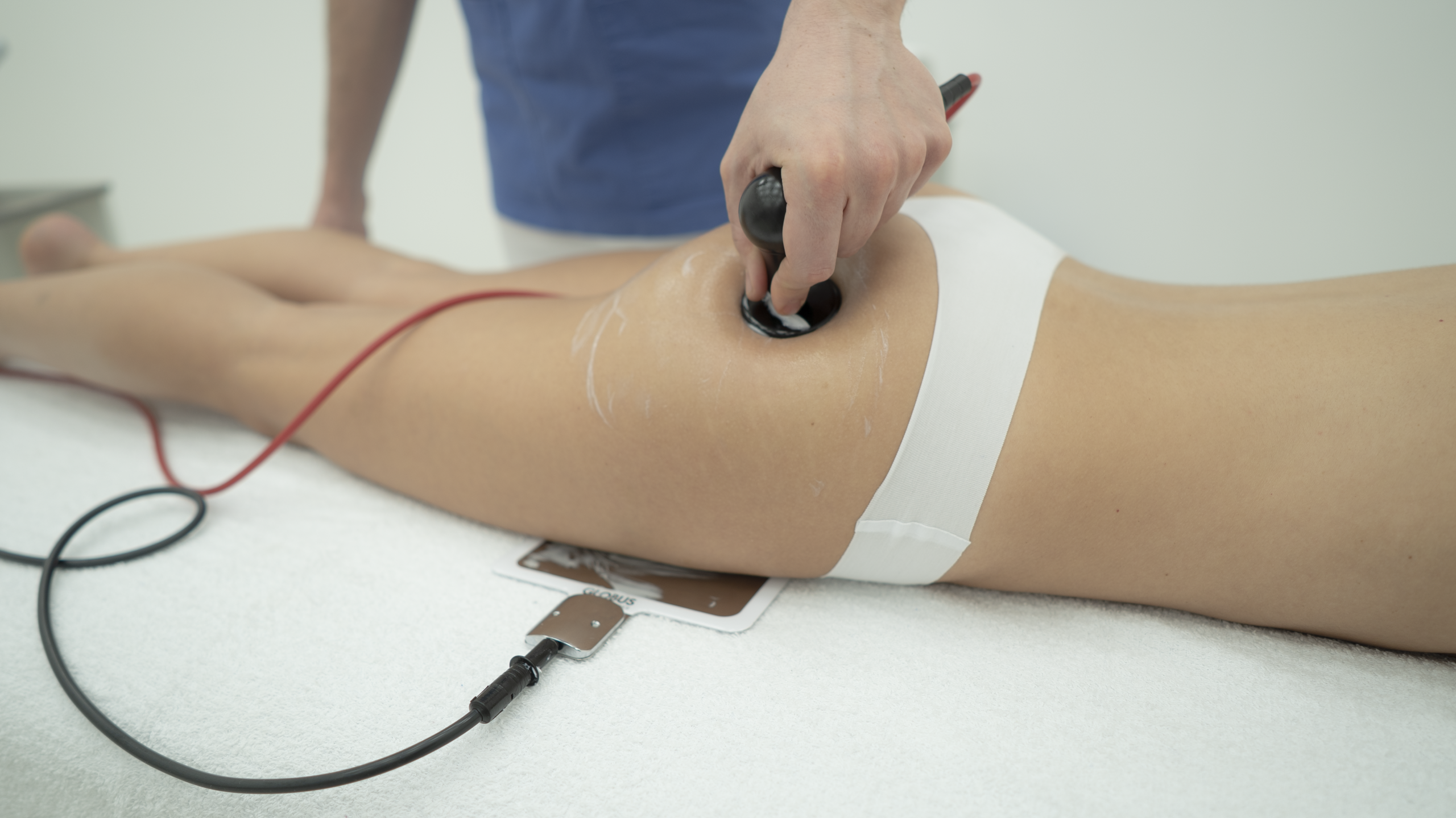
Das TECAR-Gerät appliziert diese Energie gezielt über zwei komplementäre Elektrodentypen, die je nach Zielstruktur ausgewählt werden.
Die zwei Modi: Kapazitiv (CET) und Resistiv (RET)
Das zentrale Merkmal der TECAR-Therapie ist die Unterscheidung zwischen kapazitiver und resistiver Applikation. Beide Modi nutzen dieselbe Trägerfrequenz, adressieren jedoch unterschiedliche Gewebeschichten und Gewebetypen.
| Merkmal | Kapazitiv (CET) | Resistiv (RET) |
|---|---|---|
| Elektrodentyp | Keramik- oder Kunststoffdeckel (Isolierung) | Metallelektrode (direkter Kontakt) |
| Primärer Wirkmechanismus | Dielektrische Erwärmung | Ohmsche Erwärmung |
| Zielgewebe | Muskulatur, Faszien, Haut, Mikrozirkulation | Sehnen, Bänder, Knorpel, Knochen, periartikuläre Strukturen |
| Gewebeeigenschaft | Wasserreich, ionenreich, gut leitend | Wasserarm, schlecht leitend, hoher Widerstand |
| Energiedepot | Oberflächlich bis mittlere Tiefe (1–4 cm) | Mittlere bis tiefe Schichten (3–8 cm) |
| Typische Indikationen | Myofasziale Schmerzsyndrome, Muskelzerrungen, Faszientherapie | Arthrose, Tendopathien, postoperative Rehabilitation, Periostbehandlung |
In der klinischen Praxis werden beide Modi kombiniert. Eine Behandlung beginnt häufig kapazitiv (Aufwärmphase, Muskulatur), wechselt dann auf resistiv (Tiefenstruktur) und endet wieder kapazitiv (Ausklang, Durchblutungsförderung). Dieses Protokollschema maximiert die therapeutische Reichweite innerhalb einer einzigen Sitzung.
Frequenz und Eindringtiefe: Warum die Wahl der Frequenz entscheidend ist
Die Trägerfrequenz des TECAR-Geräts bestimmt direkt die Eindringtiefe der elektromagnetischen Energie im Gewebe. Das Prinzip folgt dem Exponentialgesetz der elektromagnetischen Absorption: niedrigere Frequenzen dringen tiefer ein, höhere Frequenzen konzentrieren ihre Wirkung in den oberflächlichen Gewebeschichten.
Dieser Zusammenhang hat weitreichende klinische Konsequenzen. Ein Gerät mit einer einzigen Frequenz kann immer nur einen Gewebetiefen-Kompromiss liefern. Hochwertige TECAR-Systeme wie der Globus DiaCare 7000 bieten daher mehrere wählbare Trägerfrequenzen:
| Frequenz | Eindringtiefe (ca.) | Primäre Zielstrukturen | Typischer Modus |
|---|---|---|---|
| 300–400 kHz | 5–8 cm | Tiefe Muskulatur, Hüftgelenk, Periost, tiefe Wirbelsäulenstrukturen | Resistiv |
| 500–600 kHz | 3–5 cm | Mittlere Muskelschicht, Sehnen, Bänder, Schultergelenk, Kniegelenk | Kapazitiv / Resistiv |
| 900 kHz | 2–3 cm | Oberflächliche Muskulatur, myofasziale Triggerpunkte, Narbengewebe | Kapazitiv |
| 1.200 kHz | 1–2 cm | Faszien, subkutanes Bindegewebe, oberflächliche Weichteile | Kapazitiv |
Klinischer Hinweis: Die angegebenen Eindringtiefen sind Orientierungswerte. Sie variieren in Abhängigkeit von Gewebezusammensetzung, Hydratationsstatus, Elektrodengröße und Applikationsdruck. Adipöses Gewebe verringert die Eindringtiefe messbar. Alle Angaben beziehen sich auf die Trägerfrequenz; die klinisch wirksame Tiefe ist durch Patientenfeedback (Wärmewahrnehmung) zu validieren.
Biologische Effekte der TECAR-Therapie
Die therapeutische Wirksamkeit der TECAR-Therapie beruht auf einer Kaskade biologischer Effekte, die sowohl thermisch als auch athermisch vermittelt werden.
Thermische Effekte
- Gewebehyperthermie (endogen): Die kontrollierte Erwärmung auf 39–42 °C im Zielgewebe steigert die Gewebeviskosität positiv, verbessert die mechanische Dehnbarkeit von Kollagenstrukturen und senkt den Gewebewiderstand für manuelle Techniken. Kollagengewebe wird bei erhöhter Temperatur plastisch verformbarer – entscheidend für die Sehnen- und Narbenbehandlung.
- Gesteigerte Mikrozirkulation: Lokale Wärme induziert Vasodilatation und erhöht den kapillären Blutfluss um das 3- bis 5-fache des Ruhewerts. Dies verbessert die Sauerstoff- und Nährstoffversorgung des Gewebes und beschleunigt den abtransport metabolischer Abbauprodukte.
- Enzymatische Aktivierung: Wärme steigert die Aktivität metabolisch relevanter Enzyme (z. B. in der Kollagensynthese). Die erhöhte Fibroblasten-Aktivität fördert die Geweberegeneration und Narbenremodellierung.
- Muskelrelaxation: Die Reduktion der muskulären Verspannung durch Wärme senkt den Tonus der Muskelspindeln und verbessert die Dehnbarkeit – Grundlage für effektive manuelle Mobilisation im Anschluss.
Athermische (nicht-thermische) Effekte
Im gepulsten Modus (Pulsmodus, pulsed mode) wechseln kurze Energiephasen mit Pausen ab. Der Duty Cycle kann auf 10–20 % reduziert werden, sodass keine messbare Gewebeerwärmung entsteht (ΔT < 1 °C). Dennoch wirkt die TECAR-Energie biologisch:
- Entzündungsmodulation: Hochfrequente gepulste Felder zeigen nachweislich antiinflammatorische Effekte auf Makrophagen-Aktivität und proinflammatorische Zytokine (IL-1β, TNF-α). Dieser Effekt ist besonders für die Akutversorgung nach Sportverletzungen relevant.
- Ödemreduktion: Verbesserte Lymphdrainage und Stabilisierung elektrophysiologischer Membranpotenziale reduzieren posttraumatische Ödeme.
- Schmerzmodulation: Überlagerung afferenter Schmerzimpulse durch hochfrequente Stimulation (Gate-Control-Mechanismus) sowie Modulation der Substanz-P-Ausschüttung im behandelten Segment.
- Zelluläre Signaltransduktion: Elektrische Felder beeinflussen Ionenkanäle und second-messenger-Systeme in Fibroblasten, Chondrozyten und Osteoblasten – mit positiver Wirkung auf Gewebeheilung und -regeneration.
Klinische Indikationen der TECAR-Therapie
TECAR-Therapie ist für eine breite Palette muskuloskelettaler und orthopädischer Erkrankungen indiziert. Die folgende Übersicht orientiert sich an der klinischen Praxis im deutschsprachigen Raum:
Akute und subakute Verletzungen
- Muskelfaserrisse und -zerrungen (Grad I–II)
- Bandverletzungen (Distorsion OSG, MCL/LCL-Zerrung)
- Kontusionen und posttraumatische Ödeme
- Hämatome (Resorptionsphase)
Chronisch-degenerative Erkrankungen
- Kniearthrose (Gonarthrose), Hüftarthrose (Coxarthrose)
- Fingerarthrose, Daumensattelgelenk-Arthrose (Rhizarthrose)
- Zervikale und lumbale Facettengelenksarthrose
- Schulter-Arthrose (Omarthrose)
Tendopathien und Insertionstendopathien
- Achillessehnen-Tendinopathie (insertionell und non-insertionell)
- Patellasehnen-Tendinopathie (Jumper’s Knee)
- Rotatorenmanschetten-Tendopathien (Supraspinatussehne)
- Laterale Epikondylalgie (Tennisarm)
- Mediale Epikondylalgie (Golferarm)
- Plantarfasziitis
Postoperative Rehabilitation
- Knie-Totalendoprothese (TEP)
- Schulter-TEP und Rotatorenmanschetten-Rekonstruktion
- Kreuzbandrekonstruktion (VKB, HKB)
- Meniskusnaht und -resektion
- Wirbelsäulen-Fusionsoperationen
Weitere Indikationen
- Myofasziale Schmerzsyndrome und Triggerpunkte
- Lumbaler und zervikaler Rückenschmerz
- Schulterimpingement-Syndrom
- Narbenbehandlung und Adhäsiolyse
- Beckenbodendysfunktionen (Inkontinenz, postpartale Rehabilitation)
- Komplexes regionales Schmerzsyndrom (CRPS, subakute Phase)
Kontraindikationen
TECAR-Therapie ist bei folgenden Zuständen kontraindiziert oder erfordert besondere klinische Sorgfalt:
| Absolute Kontraindikationen | Relative Kontraindikationen (Einzelfallentscheidung) |
|---|---|
| Herzschrittmacher oder implantierter Defibrillator | Metallimplantate außerhalb des direkten Behandlungsfelds |
| Aktive Malignome im Behandlungsgebiet | Koagulopathien / Antikoagulanzientherapie |
| Schwangerschaft (Becken-/Abdominalbereich) | Senibilitätsstörungen im Behandlungsareal |
| Aktive Blutung / frisches Hämatom (thermischer Modus) | Kinder und Jugendliche (offene Epiphysenfugen) |
| Metallimplantate direkt im Behandlungsfeld | Thrombose (Vorsicht bei Unterschenkelbehandlung) |
| Akute fieberhafte Entzündung / Infektionen | Verminderte Hitzeschmerzwahrnehmung (Neuropathie) |
Evidenzlage: Was sagt die klinische Forschung?
Die wissenschaftliche Datenlage zur TECAR-Therapie hat sich in den letzten Jahren deutlich verbessert. Aktuelle Studien und Metaanalysen belegen klinisch relevante Effekte für die wichtigsten Indikationen:
- Kniearthrose: Mehrere randomisierte kontrollierte Studien (RCTs) zeigen signifikante Reduktionen von Schmerz (VAS) und funktioneller Einschränkung (WOMAC-Score) nach TECAR-Behandlungsserien von 5–10 Sitzungen gegenüber Scheinbehandlung oder konventioneller Physiotherapie.
- Tendopathien: Vergleichsstudien zur Achillessehnen- und Patellasehnen-Tendinopathie belegen beschleunigte klinische Remission und Verbesserung der Kollagenstruktur (MRI-basiert) nach TECAR-Therapie kombiniert mit exzentrischen Übungen.
- Postoperative Rehabilitation: Eine prospektive Studie zur Schulterrekonstruktion zeigte signifikant schnellere Rückkehr zur Alltagsfunktion in der TECAR-Gruppe gegenüber der Standardtherapie-Kontrollgruppe.
- Lumbaler Rückenschmerz: Mehrere klinische Studien belegen kurzfristige und mittelfristige Schmerzreduktion sowie Verbesserung der Funktionalität, insbesondere bei chronischem unspezifischen Rückenschmerz.
- Sportverletzungen: Klinische Beobachtungsstudien aus dem Profisport (Fußball, Leichtathletik) zeigen konsistent verkürzte Return-to-Play-Zeiten bei Muskelverletzungen unter TECAR-Behandlung versus Standardprotokoll.
Die Europäische Gesellschaft für Sportmedizin (ESMA) führt TECAR-Therapie als evidenzbasierte Behandlungsoption für muskuloskelettale Erkrankungen. Die CE IIb-Zertifizierung der DiaCare-Geräte gemäß EU Medical Device Regulation (MDR) bestätigt die dokumentierte klinische Wirksamkeit und Sicherheit auf regulatorischer Ebene.
Für Ärzte und Wissenschaftler: Die Qualität der verfügbaren TECAR-Evidenz ist heterogen. Methodisch hochwertige RCTs mit standardisierten Protokollen sind noch unterrepräsentiert, nehmen aber zu. Die vorhandene Datenlage reicht für die klinische Anwendung bei den genannten Hauptindikationen aus; für Einzelindikationen (z. B. CRPS, Beckenbodentherapie) ist die Evidenz noch begrenzt und erfordert individuelle klinische Abwägung.
TECAR vs. klassische Wärmetherapie: Der entscheidende Unterschied
Ein häufiges Missverständnis: TECAR-Therapie ist keine Wärmetherapie im klassischen Sinne. Die Unterschiede sind klinisch fundamental:
| Kriterium | Konventionelle Wärmetherapie (Fango, Heiße Rolle) | TECAR-Therapie (Diathermie) |
|---|---|---|
| Wärmequelle | Exogen (von außen zugeführt) | Endogen (im Gewebe erzeugt) |
| Eindringtiefe | 1–2 cm (Haut, subkutan) | 1–8 cm (frequenzabhängig) |
| Zielstrukturen | Haut, oberflächliche Muskulatur | Muskulatur, Sehnen, Bänder, Knorpel, Knochen |
| Thermisches Profil | Von außen nach innen abnehmend | Maximal in der Zieltiefe (frequenzgesteuert) |
| Akutanwendung möglich? | Nein (Kontraindikation bei Entzündung) | Ja (gepulster athermischer Modus) |
| Gleichzeitige Mobilisation | Nicht möglich | Möglich (Automatik-/Klebeelektroden) |
| Biologische Nebeneffekte | Keine athermischen Effekte | Entzündungsmodulation, Fibroblastenaktivierung, Schmerzmodulation |
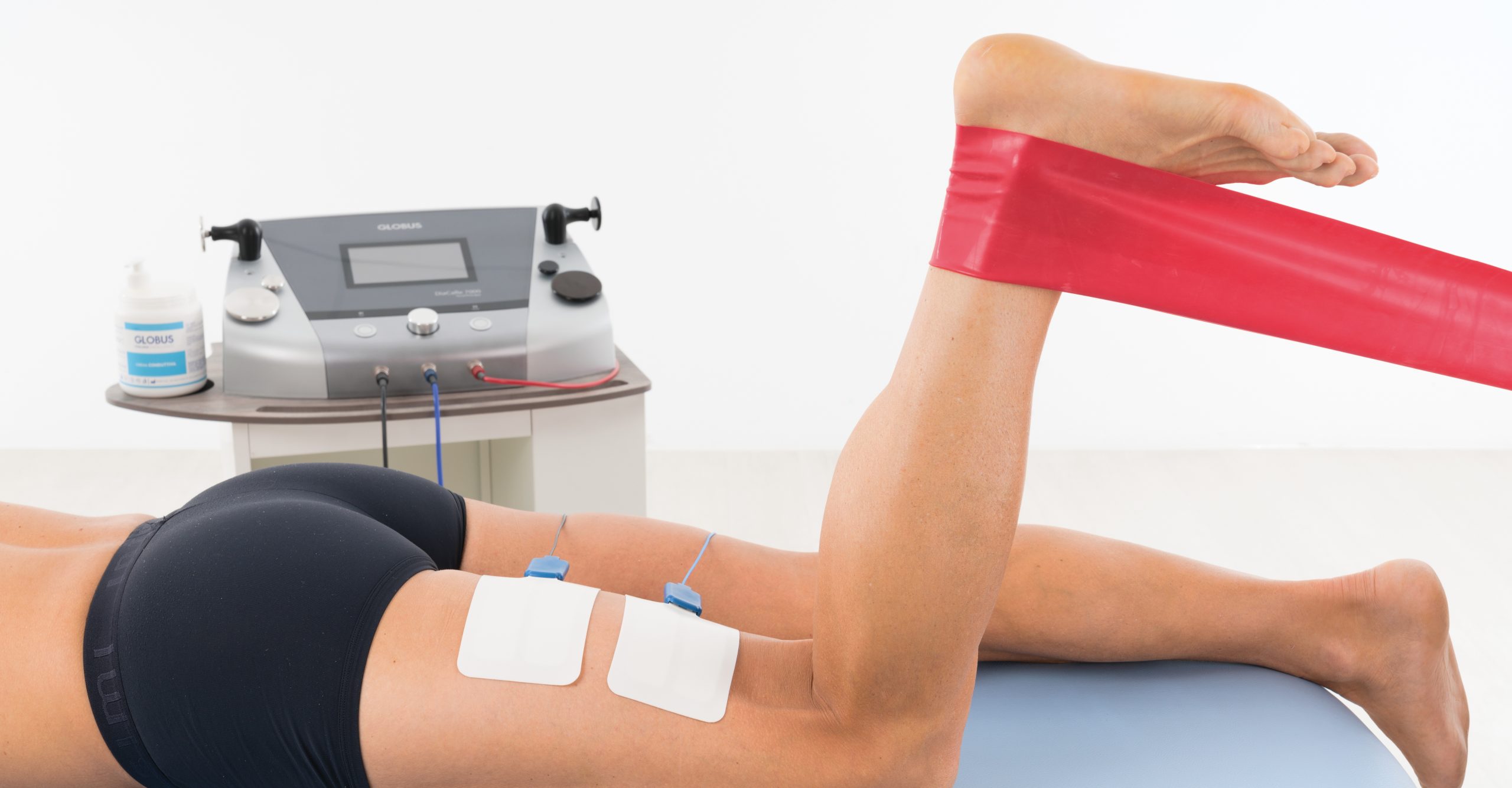
Ablauf einer TECAR-Behandlung in der Praxis
Eine typische TECAR-Sitzung dauert 15–25 Minuten pro Behandlungsregion und folgt einem strukturierten Ablauf:
- Befunderhebung und Parameterauswahl: Der Therapeut oder Arzt bestimmt Zielstruktur, Gewebetiefe und klinisches Ziel. Anhand dieser Parameter werden Frequenz, Modus (CET/RET) und Intensität gewählt oder ein vorprogrammiertes Protokoll aus der Gerätebibliothek abgerufen.
- Vorbereitung: Das Behandlungsareal wird mit Diathermie-Leitungsgel eingecremt. Bei monopolarer Anwendung wird die Neutralelektrode (Gegenelektrode) am Körper platziert – typischerweise proximal der Behandlungszone.
- Applikationsphase: Das Handstück wird in gleichmäßigen, kreisenden oder linearen Bewegungen über das Behandlungsareal geführt. Der Patient berichtet über Wärmewahrnehmung; der Therapeut passt Leistung und Tempo entsprechend an.
- Behandlungssequenz: Häufig wird mit kapazitiv (Aufwärmen) begonnen, dann auf resistiv gewechselt (Zielstruktur), abschließend wieder kapazitiv (Ausklang). Bei der Diacare 7000 kann die Frequenz im laufenden Betrieb umgestellt werden.
- Nachbehandlung: Unmittelbar nach der TECAR-Sitzung ist das Gewebe optimal für manuelle Techniken, mobilisierende Übungen oder funktionelles Training vorbereitet. Die erhöhte Gewebetemperatur und -dehnbarkeit halten typischerweise 20–40 Minuten an.
Für wen ist TECAR-Therapie geeignet?
TECAR-Therapie eignet sich grundsätzlich für alle Altersgruppen. In der Praxis profitieren insbesondere folgende Patientengruppen:
- Sportler (Leistungs- und Breitensport): Schnellere Heilung akuter Verletzungen, verkürzte Return-to-Play-Zeit, präventive Vorbereitung vor intensiven Belastungen.
- Orthopädische Patienten: Konservative Behandlung von Arthrose und Tendopathien, Unterstützung nach operativen Eingriffen.
- Chronische Schmerzpatienten: Langzeittherapie bei muskuloskelettalen Schmerzsyndromen mit wiederholten Sitzungsserien.
- Postoperative Patienten: Beschleunigte Heilung, Reduktion von Narbenbildung, Unterstützung der Mobilisation.
- Ältere Patienten: Behandlung degenerativer Erkrankungen, Verbesserung der Gewebedurchblutung und Beweglichkeit.
Häufig gestellte Fragen (FAQ)
Ist TECAR-Therapie schmerzhaft?
Nein. Bei korrekter Anwendung ist TECAR-Therapie nicht schmerzhaft. Der Patient spürt eine angenehme, tiefe Wärme im Behandlungsareal. Bei zu hoher Intensität kann ein Hitzegefühl entstehen, das sofort durch Leistungsreduktion beseitigt wird. Im gepulsten Modus (Akutanwendung) wird keine Wärme wahrgenommen.
Wie viele Sitzungen sind erforderlich?
Die Behandlungsserie richtet sich nach Diagnose und klinischem Verlauf. Akute Verletzungen werden mit 3–5 Sitzungen behandelt. Chronische Erkrankungen (Arthrose, Tendopathien) benötigen typischerweise 8–12 Sitzungen in einem Behandlungsblock. Viele Patienten berichten bereits nach der ersten Sitzung über spürbare Linderung.
Kann TECAR-Therapie mit anderen Behandlungen kombiniert werden?
Ja, und dies ist klinisch ausdrücklich empfohlen. TECAR-Therapie wird idealerweise als Teil eines multimodalen Therapiekonzepts eingesetzt: in Kombination mit manueller Therapie, funktionellem Training, Ultraschall oder Elektrotherapie. Die thermische Gewebevorbereitung durch TECAR verbessert die Wirksamkeit nachfolgender manueller Techniken messbar.
Kann ich TECAR-Therapie als IGeL- oder Privatleistung abrechnen?
Ja. TECAR-Therapie ist in Deutschland als Privatleistung und IGeL-Leistung (individuelle Gesundheitsleistung) abrechenbar. Für Physiopraxen stellt dies ein attraktives Zusatzangebot im Selbstzahlerbereich dar. Die Abrechnung erfolgt über den GOÄ (Gebührenordnung für Ärzte) oder als Privathonorar. Eine detaillierte Darstellung der Abrechnungsgrundlagen behandeln wir in einem separaten Artikel.
Was ist der Unterschied zwischen Globus-Geräten und anderen Hochfrequenzsystemen?
Andere Systeme nutzen häufig kapazitive Hochfrequenz-Diathermie als Grundprinzip. Der wesentliche Unterschied liegt in der Frequenzflexibilität und dem Funktionsumfang. Ein bekannter Hersteller arbeitet mit einer fixen Frequenz von 448 kHz. Globus DiaCare-Systeme bieten ein Frequenzspektrum von 400–1.200 kHz mit mehreren wählbaren Stufen, zusätzlich resistive und bipolare Elektroden sowie einen gepulsten Modus – was ein deutlich breiteres klinisches Indikationsspektrum erschließt.
Welche Ausbildung ist für die Anwendung von TECAR-Geräten erforderlich?
TECAR-Geräte sind Medizinprodukte der Klasse CE IIb und dürfen ausschließlich von medizinisch ausgebildetem Fachpersonal angewendet werden: Physiotherapeuten, Ärzte (Orthopäden, Sportmediziner, Rehabilitationsmediziner), Heilpraktiker mit entsprechender Qualifikation. Eine gerätespezifische Einweisung ist gesetzlich vorgeschrieben und wird bei CardioVibe standardmäßig beim Gerätekauf inklusive durchgeführt.
Fragen zu Kombitherapie-Geräten? Kontaktieren Sie uns
Entzündung – Ein zweischneidiges Schwert
Tachykardie- und Dysautonomie-Symptome mildern mit Nurosym - Ein Kunde berichtet...
Weiter lesen...Mental Load und Stress: Vagusnerv-Stimulation und Neuromodulation als Unterstützung
Die To-do-Liste im Kopf, die nie endet: Termine koordinieren, an...
Weiter lesen...