Die To-do-Liste im Kopf, die nie endet: Termine koordinieren, an...
Weiter lesen...Tecar bei Tendinopathien
Tendinopathien gehören zu den häufigsten Diagnosen in der Physiotherapie und Sportmedizin – und gleichzeitig zu den therapeutisch anspruchsvollsten. Chronisch veränderte Sehnen sind schlecht vaskularisiert, metabolisch inaktiv und sprechen auf klassische Entzündungstherapie oft nicht an. TECAR-Diathermie adressiert genau dieses Problem: durch gezielte Tiefenwärme im schlecht durchbluteten Sehnengewebe, Stimulation der Kollagensynthese und eine validierte Protokollstruktur, die reproduzierbare Ergebnisse ermöglicht. Dieser Artikel stellt die Physiologie der Tendinopathie, die physikalischen Grundlagen der TECAR-Behandlung und spezifische Protokolle für die drei häufigsten Sehnenerkrankungen vor.

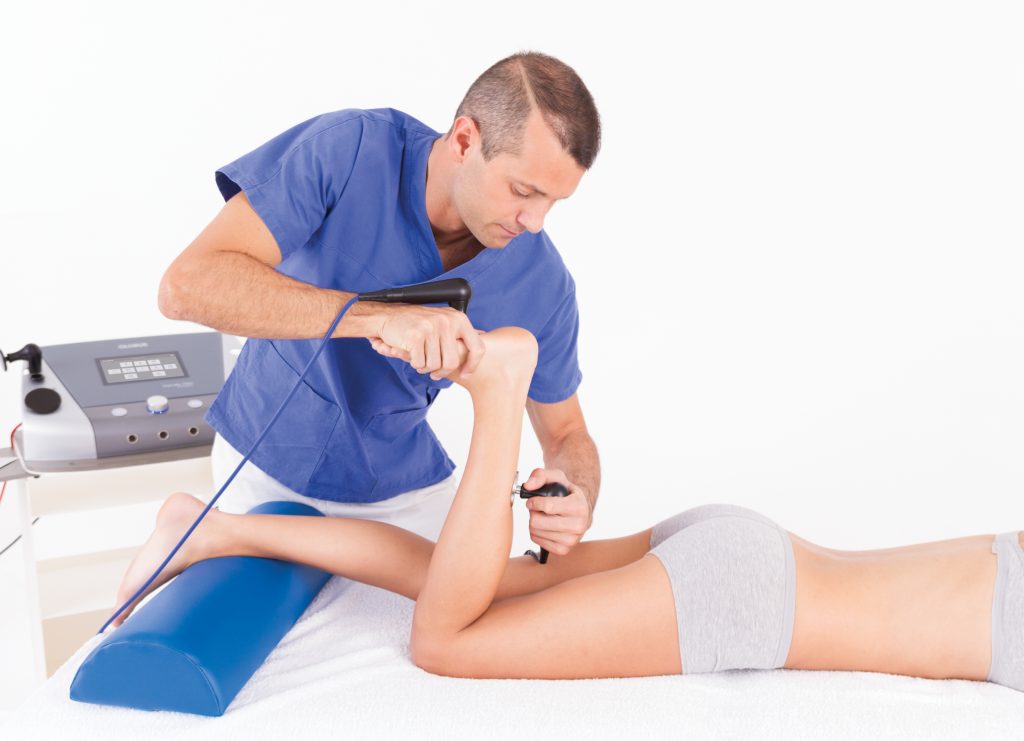

Warum Tendinopathien eine besondere therapeutische Herausforderung sind
Inhaltsverzeichnis
- Klassische Antiphlogistika (NSAR) wirken bei degenerativer Tendinopathie nur begrenzt.
- Kortikosteroide können kurzfristig entlasten, erhöhen jedoch langfristig das Rupturrisko.
- Passive Ruhe fördert weiteren Abbau der Sehnenstruktur.
- Mechanische Belastung (exzentrische Übungen) ist die evidenzstärkste Basisintervention – aber nur wirksam, wenn die Gewebeperfusion und Stoffwechselaktivität ausreichen, um auf den Reiz zu reagieren.
Wirkmechanismen der TECAR-Therapie bei Tendinopathien
Verbesserte Gewebedurchblutung durch endogene Wärme
Sehnengewebe ist im Vergleich zur Muskulatur stark minderperfundiert. Die kapillare Gefäßdichte in Sehnen beträgt nur etwa 10–15 % der muskulären Dichte. TECAR-Therapie im resistiven Modus (RET) erhöht die lokale Gewebetemperatur auf 39–42 °C, induziert Vasodilatation in den peritendinösen Strukturen und steigert die Mikrozirkulation nachweislich. Dadurch werden:- Nährstoffzufuhr und Sauerstoffversorgung der Tenozyten verbessert,
- metabolische Abbauprodukte (Laktat, Bradykinin) schneller abtransportiert,
- die Einleitung reparativer Prozesse auf zellulärer Ebene unterstützt.
Aktivierung der Tenozyten und Kollagensynthese
Tenozyten (spezialisierte Fibroblasten der Sehne) reagieren auf mechanische und thermische Reize mit gesteigerter Syntheseaktivität. Unter TECAR-Einfluss zeigen Tenozyten eine erhöhte Produktion von Typ-I-Prokollagen und eine gesteigerte Expression von TGF-β1 – einem zentralen Wachstumsfaktor der Sehnenregeneration. Die Kombination aus TECAR-Aktivierung und anschließendem exzentrischen Training potenziert diesen Effekt: Das Gewebe ist metabolisch aktiviert und reagiert auf mechanische Last mit optimierter Faserorganisation.Schmerzmodulation
TECAR-Therapie reduziert Sehnen- und Periostschmerz über mehrere Mechanismen: Gate-Control-Überlagerung afferenter Schmerzimpulse, Reduktion der lokalen Substanz-P-Konzentration im peritendinösen Gewebe sowie Modulation der Nozizeptorenaktivität durch Temperaturveränderungen. Die klinisch messbare Schmerzreduktion (VAS-Reduktion von typischerweise 3–5 Punkten nach einer Sitzungsserie) ermöglicht eine frühere und intensivere therapeutische Belastung.Verbesserung der Gewebeviskosität und Dehnbarkeit
Kollagengewebe zeigt bei erhöhter Temperatur ein verändertes viskoelastisches Verhalten: Es wird dehnbarer, plastisch verformbarer und weniger anfällig für Mikrotraumen unter Last. Dieser „Conditioning“-Effekt ist besonders für die Nachbehandlung mittels exzentrischer Übungen relevant – Therapeuten nutzen das 20–40-minütige Fenster nach der TECAR-Sitzung gezielt für die belastende Therapiephase.Protokoll 1: Achillessehnen-Tendinopathie
Anatomische und klinische Differenzierung
Die Achillessehnen-Tendinopathie unterscheidet sich je nach Lokalisation grundlegend:| Typ | Lokalisation | Pathologie | TECAR-Priorität |
|---|---|---|---|
| Midportion-Tendinopathie | 2–6 cm proximal des Kalkaneusansatzes | Degenerative Kollagendesorientierung, Neovaskularisation | RET 500–600 kHz (tief) |
| Insertionelle Tendinopathie | Kalkaneusansatz (+ ggf. Haglund-Exostose) | Enthesopathie, Periostreaktion, Knochenödem | RET 400–500 kHz (Periost) |
| Paratendinopathie | Peritendinöses Bindegewebe | Entzündete Peritendiniumstrukturen, Adhäsionen | CET 1000 kHz (oberflächlich) |
Behandlungsprotokoll Achillessehne (Midportion)
| Parameter | Phase 1 (Sitzung 1–3) | Phase 2 (Sitzung 4–8) | Phase 3 (Sitzung 9–12) |
|---|---|---|---|
| Ziel | Schmerzreduktion, Durchblutung | Kollagenaktivierung, Geweberemodellierung | Belastungstoleranz, Funktionsrestitution |
| Modus | CET → RET → CET | RET (Hauptanteil) + CET | RET + CET kombiniert |
| Frequenz | 1000 kHz (CET), 500–600 kHz (RET) | 500 kHz (RET) | 500–600 kHz (RET), 1000 kHz (CET) |
| Leistung | 30–50 % (subthermal bis leicht thermal) | 50–70 % (thermal, 40–42 °C) | 60–75 % (thermal) |
| Dauer | 15 Min. | 18–20 Min. | 20 Min. + 10 Min. exzentrische Übungen |
| Elektrode | Mittelgroß (50 mm) kapazitiv / resistiv | 50–70 mm resistiv | 50–70 mm resistiv |
Praxishinweis: Bei der insertionellen Tendinopathie mit Periostbeteiligung empfiehlt sich eine niedrigere Frequenz (400 kHz RET), um den Kalkaneus periostnahe zu erreichen. Die Kompressionsbelastung (z. B. Wadenheben) ist in Phase 1 zu vermeiden. Exzentrische Übungen beginnen frühestens ab Phase 2, wenn VAS < 4.
Protokoll 2: Patellasehnen-Tendinopathie (Jumper’s Knee)
Klinischer Kontext
Die Patellasehnen-Tendinopathie betrifft bevorzugt Sportler in Sprung- und Schussportarten (Volleyball, Basketball, Fußball). Die Pathologie ist typischerweise am unteren Patellapol (Insertion) lokalisiert, seltener im Sehnenschaft oder am Tibiakopfansatz. Bildgebend zeigt MRT oder Ultraschall häufig hypoechogene Areale, Kollagendesorientierung und peritendinöse Ödemzonen. Therapeutisch wichtig: Die Patellasehne ist direkt palpierbar und liegt oberflächlich. TECAR-Therapie kann hier zielgenau appliziert werden, ohne tiefe Gewebeschichten unnötig mitzubelasten.Behandlungsprotokoll Patellasehne
| Parameter | Einstellung |
|---|---|
| Frequenz (Hauptphase) | 600–700 kHz resistiv (Sehnenschaft), 400–500 kHz resistiv (Periost/Patellapol) |
| Einstiegsphase | 1000 kHz kapazitiv, 3–5 Min. (Aufwärmen Quadrizeps, Faszien) |
| Hauptphase | 600 kHz resistiv, 10–12 Min., 50–65 % Leistung |
| Ausklang | 1000 kHz kapazitiv, 3–4 Min. (Muskelentspannung) |
| Elektrodengröße | 30–50 mm (fokale Applikation an der Sehne) |
| Patientenposition | Rückenlage, Knie 30° flektiert (Sehne entspannt) |
| Sitzungsfrequenz | 3× pro Woche für 4 Wochen, dann 2× pro Woche für 4 Wochen |
| Kombination | Exzentrische Kniebeugen (Decline Squat) unmittelbar nach Sitzung, VAS-gesteuert |
Besonderheit: Bipolares Handstück bei fokaler Sehnenpathologie
Bei sehr fokaler Pathologie am Patellapol (< 2 cm Durchmesser) empfiehlt sich das bipolare Handstück (verfügbar für DiaCare 7000). Es konzentriert den Hochfrequenzstrom auf das Volumen direkt zwischen den beiden Elektroden – maximale lokale Energiedichte ohne Streuverluste in benachbarte, gesunde Strukturen. Für das Kniescheibenband bietet die bipolare Technik eine Präzision, die mit dem Standardhandstück nicht erreichbar ist.Protokoll 3: Rotatorenmanschetten-Tendinopathie (Supraspinatussehne)
Anatomische Besonderheiten und therapeutische Herausforderung
Die Supraspinatussehne liegt in einer komplexen anatomischen Umgebung: eingebettet zwischen dem Akromion (oben) und dem Humeruskopf (unten), durchzieht sie den subakromialen Raum. Dieser subakromiale Raum – typischerweise nur 6–10 mm breit – begrenzt die mechanische Zugänglichkeit für manuelle Techniken erheblich. TECAR-Therapie hat hier einen entscheidenden Vorteil: Die Energie dringt durch Deltamuskel und Bursa bis zur Sehne vor, ohne direkten Kontaktdruck auf das entzündete Gewebe auszuüben. Das ermöglicht eine effektive Behandlung auch in Schmerzsituationen, in denen direkte manuelle Techniken schlecht toleriert werden.Behandlungsprotokoll Rotatorenmanschette (Supraspinatussehne)
| Phase | Modus | Frequenz | Leistung | Dauer | Ziel |
|---|---|---|---|---|---|
| Einstieg | CET kapazitiv | 1000 kHz | 30–40 % | 4 Min. | Deltamuskel aufwärmen, Mikrozirkulation aktivieren |
| Sehnenbehandlung | RET resistiv | 500–600 kHz | 50–65 % | 10–12 Min. | Supraspinatussehne, Footprint, periartikuläres Gewebe |
| Periostphase | RET resistiv | 400–500 kHz | 45–55 % | 4 Min. | Greater tuberosity, Knochenödem (falls MRT-gesichert) |
| Ausklang | CET kapazitiv | 1000 kHz | 30–40 % | 3 Min. | Muskelrelaxation, Durchblutungsförderung |
Elektrodenführung und Patientenposition
- Position: Sitzend, Arm leicht nach dorsal positioniert (Crass-Position oder modifiziert). Dies „herausrollt“ die Supraspinatussehne aus dem subakromialen Raum und verbessert die Zugänglichkeit.
- Elektrodenführung: Kreisend über dem Akromion bis zum Greater tuberosity (resistiv), parallel dazu großflächig über dem Deltoideus (kapazitiv).
- Neutralelektrode: Proximal (Schulterblatt, scapuläre Region) für optimalen Strompfad durch die Schulterstrukturen.
- Sitzungsfrequenz: 3× pro Woche für 4–6 Wochen, kombiniert mit gezieltem Schulter-Krafttraining (Außenrotation, Scapula-Stabilisierung) im Anschluss an die TECAR-Sitzung.
Differentialdiagnostischer Hinweis für Ärzte: Vor TECAR-Therapie bei Schulterimpingement ist eine klinische und ggf. bildgebende Differenzierung zwischen Tendinopathie, Partialruptur und Komplettruptur der Rotatorenmanschette notwendig. Bei Partialrissen (< 50 % Dicke) ist TECAR indiziert. Bei Komplettrupturen mit relevanter Funktionseinschränkung ist die operative Versorgung zu prüfen, bevor konservative Therapie initiiert wird.
Kombination TECAR + exzentrisches Training: Der Goldstandard bei Tendinopathien
Exzentrische Übungen gelten als die am besten belegte konservative Therapie bei Tendinopathien. TECAR-Therapie und exzentrisches Training ergänzen sich dabei synergistisch:| Zeitpunkt | Intervention | Physiologischer Effekt |
|---|---|---|
| Vor dem Training | TECAR (thermal, 15–20 Min.) | Erhöhte Gewebeperfusion, verbesserte Viskoelastizität, Schmerzreduktion – bessere Toleranz mechanischer Last |
| Während des Trainings | TECAR (Automatik-Modus, Klebeelektroden) + exzentrische Übungen gleichzeitig | Gewebeerwärmung unter Belastung, verbesserte Kollagenreaktion auf mechanischen Reiz |
| Nach dem Training | TECAR (gepulst oder leicht thermal, 10 Min.) | Reduktion von Trainings-induzierter lokaler Entzündungsreaktion, Regenerationsförderung |
Kontraindikationen und Besonderheiten bei Tendinopathien
- Akute Tendinitis (echte Entzündungsphase): Im thermischen Modus kontraindiziert. Gepulster Modus (athermisch, Duty Cycle 10–20 %) ist in dieser Phase möglich und klinisch sinnvoll.
- Komplettrupturen: Kontraindiziert im thermischen Modus. TECAR kann in der postoperativen Rehabilitation nach chirurgischer Versorgung eingesetzt werden (ab Woche 6–8 postoperativ, nach ärztlicher Freigabe).
- Kortikosteroid-Infiltration: Nach lokaler Kortikosteroidinjektion mindestens 4–6 Wochen Abstand zur TECAR-Therapie halten. Kortikosteroide senken die lokale Geweberesistenz und erhöhen das thermische Verletzungsrisiko.
- Metallimplantate: Schrauben oder Anker (z. B. nach Rotatorenmanschetten-OP) direkt im Behandlungsfeld sind eine relative Kontraindikation. In der klinischen Praxis wird der Strompfad durch geänderte Elektrodenpositionierung um das Implantat herumgeführt; Entscheidung im Einzelfall.
Dokumentationsempfehlung für die klinische Praxis
Für eine lückenlose und vergleichbare Verlaufsdokumentation bei Tendinopathien empfehlen sich folgende Messzeitpunkte und Instrumente:- Schmerz: VAS (0–10) zu Beginn jeder Sitzung und 24 h nach der Sitzung (Delayed Onset Pain)
- Funktion: VISA-A Score (Achillessehne), VISA-P Score (Patellasehne), Constant-Murley Score / OSS (Schulter) zu T0, T6 und T12
- Kraft: Isometrischer Krafttest oder Funktionstest (Single-Leg-Heel-Rise-Test, Hop-Test) zu Beginn und Ende der Sitzungsserie
- Bildgebung (optional): Ultraschall-Verlaufskontrolle zu T0 und T12 zur Objektivierung der Sehnenmorphologie
Häufig gestellte Fragen (FAQ)
Wie viele TECAR-Sitzungen sind bei Tendinopathien erforderlich?
Für akute oder subakute Tendinopathien sind typischerweise 6–8 Sitzungen ausreichend. Chronische, seit Monaten bestehende Tendinopathien benötigen 10–15 Sitzungen in einem Behandlungsblock. Der klinische Verlauf (VAS-Entwicklung, Funktionstest) entscheidet über Verlängerung oder Abschluss der Serie. Eine Wiederholung des Behandlungsblocks nach 6–8 Wochen Pause ist bei chronisch-rezidivierendem Verlauf indiziert.Kann TECAR eine Kortikosteroid-Infiltration ersetzen?
Für viele Patienten mit Tendinopathie ohne akute Entzündungsphase ist TECAR eine gleichwertige oder überlegene Alternative zur Kortikosteroidinjektion – ohne deren Risiken (Gewebeatrophie, Rupturrisiko bei Wiederholung). Bei ausgeprägter akuter Symptomatik kann eine einmalige Infiltration sinnvoll sein; TECAR-Therapie übernimmt dann die mittelfristige Versorgung. Beide Verfahren schließen sich nicht gegenseitig aus, sollten jedoch zeitlich versetzt werden (mindestens 4–6 Wochen Abstand).Darf ich TECAR bei einer Tendinopathie während der aktiven Sportphase einsetzen?
Ja. TECAR-Therapie ist auch unter Belastung und Wettkampfbedingungen einsetzbar. Pre-Training-Anwendungen (thermal, 15 Min.) verbessern die akute Belastungstoleranz. Post-Training-Anwendungen (gepulst oder leicht thermal) reduzieren reaktive Entzündungszeichen. Eine Behandlung unmittelbar vor einem Wettkampf sollte nur bei bekannter Gewebeverträglichkeit durchgeführt werden.Wie unterscheidet sich das TECAR-Protokoll für Tendinopathien von der Arthrose-Behandlung?
Bei Tendinopathien liegt der Schwerpunkt auf dem resistiven Modus (schlecht vaskularisiertes, wasserarmes Sehnengewebe) und auf der Aktivierung der Tenozyten. Bei Arthrose steht die periartikuläre Muskulatur (kapazitiv) gleichwertig neben der Gelenkstruktur (resistiv). Tendinopathie-Protokolle sind fokaler und arbeiten mit niedrigeren Elektrodengrößen; Arthrose-Protokolle sind flächiger mit größeren Applikationszonen.Welche Rolle spielt die DiaCare 7000 im Vergleich zu einfacheren Geräten?
Für Tendinopathien ist die Frequenzflexibilität entscheidend: Die DiaCare 7000 erlaubt den nahtlosen Übergang von 400 kHz (Periostbehandlung bei insertioneller Tendinopathie) bis 1.200 kHz (peritendinöse Faszienstrukturen) innerhalb einer Sitzung. Geräte mit einer oder zwei Fixfrequenzen müssen sich für eine Gewebetiefe entscheiden und können die therapeutisch optimale Frequenz für einzelne Sehnenabschnitte nicht präzise abbilden.TENS-Gerät kaufen 2026: Leitfaden mit Geräte-Vergleich und Kaufberatung
TENS-Gerät kaufen 2026: Leitfaden mit Geräte-Vergleich und Kaufberatung Wer ein...
Weiter lesen...Radiofrequenzen für ästhetische Anwendungen
Bei der Hochfrequenztherapie (oder auch Radiofrequenztherapie / RF) wird durch...
Weiter lesen...