Long COVID und Post-COVID Fatigue: Atemtraining und Neurorehabilitation als Therapieansatz
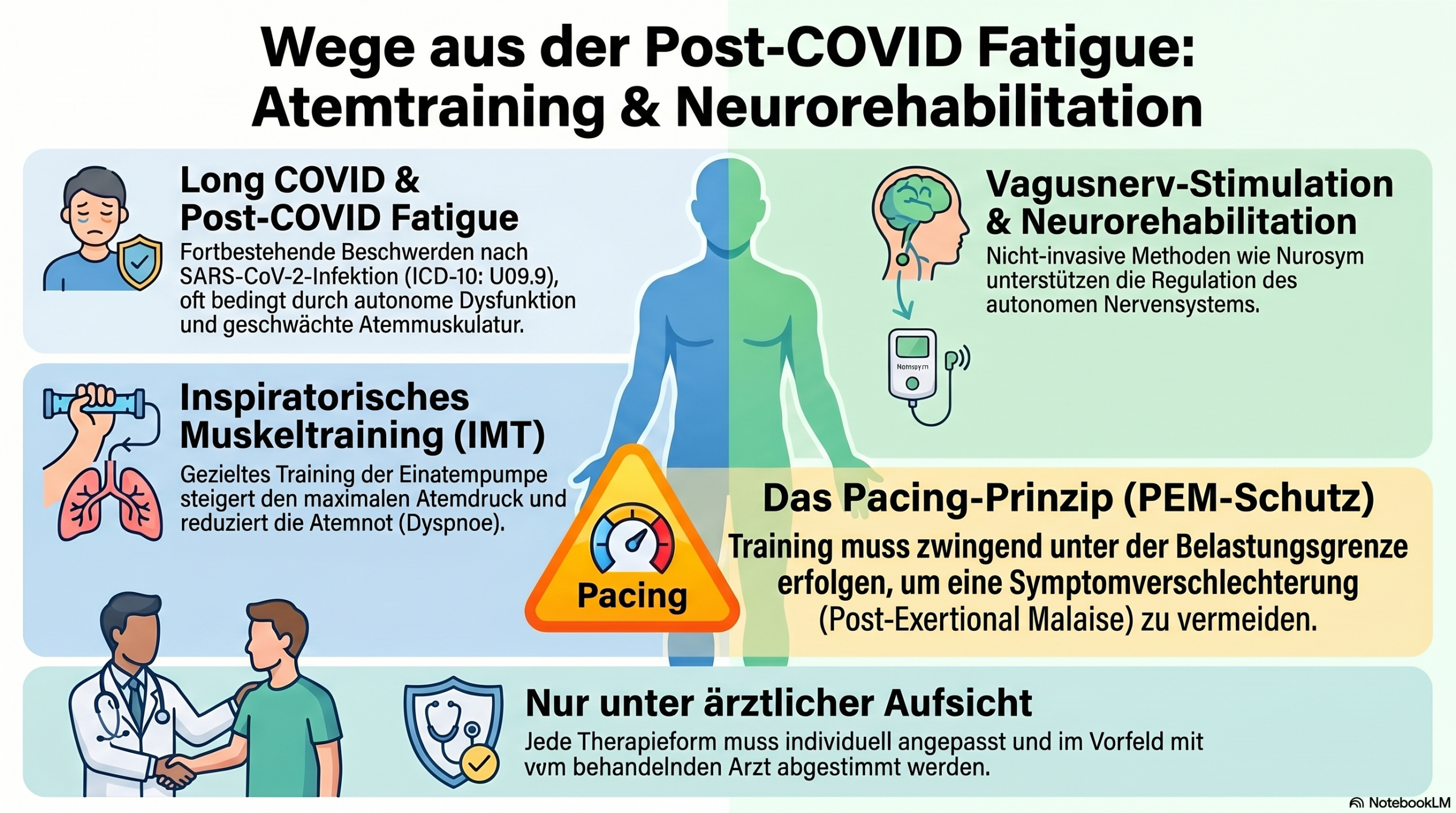
Etwa 10 bis 15 Prozent aller Menschen, die eine SARS-CoV-2-Infektion durchgemacht haben, entwickeln Long COVID – mit Symptomen, die Monate oder sogar Jahre anhalten. Long COVID Atemtraining gewinnt in der Post-COVID Therapie zunehmend an Bedeutung, denn Atemnot (Dyspnoe) und Belastungsintoleranz gehören zu den häufigsten und belastendsten Beschwerden Betroffener. Die Weltgesundheitsorganisation (WHO) definiert den Post-COVID-Zustand als Symptomkomplex, der mindestens drei Monate nach der akuten Infektion fortbesteht und nicht durch eine andere Diagnose erklärt werden kann.
Für die Betroffenen bedeutet das oft: Alltagsaktivitäten wie Treppensteigen, Einkaufen oder ein Spaziergang werden zur Herausforderung. Hinter dieser Einschränkung steckt häufig eine Kombination aus geschwächter Atemmuskulatur, veränderten Atemmustern und autonomer Dysfunktion. Die gute Nachricht: Gezieltes Atemtraining und neurorehabilitative Ansätze können dazu beitragen, diese Funktionseinschränkungen schrittweise zu verbessern – vorausgesetzt, sie werden fachgerecht und individuell angepasst eingesetzt.
Dieser Artikel gibt Ihnen einen umfassenden Überblick über den aktuellen Wissensstand: Was passiert bei Long COVID im Körper, warum ist die Atemmuskulatur betroffen, welche Trainingsmethoden kommen zum Einsatz, und was sagt die aktuelle Forschungslage?
Inhaltsverzeichnis
Was ist Long COVID? Definition und Symptomspektrum
Der Begriff Long COVID (auch Post-COVID-Syndrom oder Post-COVID-Zustand) beschreibt gesundheitliche Beschwerden, die nach einer akuten SARS-CoV-2-Infektion fortbestehen oder neu auftreten. Die WHO hat 2021 eine klinische Falldefinition veröffentlicht, die international als Referenz dient. Im deutschen Gesundheitssystem wird der Zustand unter dem ICD-10-Code U09.9 („Post-COVID-19-Zustand, nicht näher bezeichnet“) erfasst.
Zeitlicher Verlauf
- Akute Phase: Die ersten 4 Wochen nach Infektion
- Post-akute Phase: Woche 4 bis 12 nach Infektion (anhaltende Symptome)
- Post-COVID-Zustand (Long COVID): Symptome, die mindestens 12 Wochen nach der akuten Infektion bestehen und mindestens 2 Monate andauern
Die wichtigsten Symptomcluster
Long COVID ist eine Multisystemerkrankung. Die Beschwerden lassen sich daher in charakteristische Cluster einteilen:
- Respiratorisch: Dyspnoe (Atemnot), Kurzatmigkeit bei Belastung, anhaltender Husten, Engegefühl im Brustkorb. Betroffen sind bis zu 40-60 % der Long-COVID-Patientinnen und -Patienten.
- Neurologisch: Fatigue (die häufigste Einzelbeschwerde), Brain Fog (kognitive Einschränkungen), Konzentrations- und Gedächtnisstörungen, Kopfschmerzen, Schlafstörungen.
- Kardiovaskulär: Tachykardie (unangemessen schneller Herzschlag), orthostatische Intoleranz (Schwindel beim Aufstehen), Brustschmerzen.
- Muskuloskelettal: Generalisierte Muskelschwäche, Myalgien (Muskelschmerzen), ausgeprägte Belastungsintoleranz.
- Autonome Dysfunktion: Gestörte Herzratenvariabilität (HRV), Dysregulation des autonomen Nervensystems, Temperaturdysregulation, Schwitzen.
In der DACH-Region (Deutschland, Österreich, Schweiz) gehen Schätzungen davon aus, dass mehrere Millionen Menschen von Long-COVID-Symptomen betroffen sind oder waren. Daten des Robert Koch-Instituts (RKI) und der Gutenberg COVID-19-Studie zeigen, dass auch milde Akutverläufe zu anhaltenden Beschwerden führen können – Long COVID betrifft also keineswegs nur ehemals schwer Erkrankte.
Warum Atemtraining bei Long COVID?
Dass die Atmung bei vielen Betroffenen eine zentrale Rolle spielt, hat mehrere pathophysiologische Gründe:
Zwerchfellschwäche nach COVID-19
Studien haben gezeigt, dass SARS-CoV-2 die Atemmuskulatur direkt und indirekt schädigen kann. Auch bei Patientinnen und Patienten mit mildem Verlauf wurden in Untersuchungen reduzierte Werte des maximalen inspiratorischen Drucks (MIP) gemessen – ein Zeichen für eine geschwächte Einatemmuskulatur. Das Zwerchfell als wichtigster Atemmuskel ist dabei besonders betroffen. Mögliche Mechanismen umfassen direkte virale Schädigung, systemische Entzündung, Dekonditionierung durch Bettruhe sowie muskuläre Veränderungen auf zellulärer Ebene.
Dysfunktionale Atemmuster
Viele Betroffene entwickeln im Verlauf der Erkrankung ungünstige Atemmuster: Hyperventilationssyndrome, paradoxes Atemmuster (der Bauch zieht sich beim Einatmen ein statt sich zu wölben), eine übermäßige Nutzung der Atemhilfsmuskulatur und eine flache, beschleunigte obere Brustatmung. Diese Muster bestehen oft fort, obwohl die akute Infektion längst überstanden ist.
Der Dekonditionierungsteufelskreis
Ein besonders tückischer Mechanismus bei Long COVID ist der sogenannte Dekonditionierungskreislauf: Atemnot bei Belastung führt zu Vermeidungsverhalten, Vermeidung führt zu weiterem Konditionsverlust, und dieser verschlimmert wiederum die Atemnot. Gezieltes Atemtraining kann dazu beitragen, diesen Kreislauf zu durchbrechen – vorausgesetzt, es wird behutsam und unter Berücksichtigung der individuellen Belastungsgrenzen durchgeführt.
„Respiratory muscle training has emerged as a promising rehabilitation strategy for post-COVID patients, with early evidence suggesting improvements in dyspnoea, exercise capacity, and quality of life.“ – McNarry et al., British Journal of Sports Medicine (2022)
Die wissenschaftliche Evidenz für inspiratorisches Muskeltraining (IMT) in der Post-COVID-Rehabilitation wächst stetig. Mehrere Studien und systematische Übersichtsarbeiten belegen, dass gezieltes Training der Einatemmuskulatur die Atemfunktion, die körperliche Leistungsfähigkeit und die Lebensqualität bei Betroffenen verbessern kann.
Atemtraining in der Post-COVID-Rehabilitation
Das Atemtraining im Kontext von Long COVID umfasst verschiedene Methoden, die sich ergänzen und idealerweise in ein individuelles Rehabilitationsprogramm eingebettet werden. Grundsätzlich gilt: Alle Maßnahmen sollten in Absprache mit dem behandelnden Arzt und unter fachlicher Anleitung begonnen werden.
Inspiratorisches Muskeltraining (IMT)
Beim inspiratorischen Muskeltraining (IMT) wird gezielt die Einatemmuskulatur – vor allem das Zwerchfell und die äußeren Zwischenrippenmuskeln – gegen einen definierten Widerstand trainiert. Das Prinzip ist vergleichbar mit Krafttraining: Durch wiederholte Belastung gegen einen dosierten Widerstand wird die Muskulatur gestärkt.
Evidenz: Mehrere Studien zeigen, dass IMT bei Post-COVID-Patientinnen und -Patienten den MIP (maximaler inspiratorischer Druck) signifikant verbessern, die Dyspnoe reduzieren und die Belastungstoleranz steigern kann [Abodonya et al., 2021; Romanet et al., 2023]. Die Datenlage verdichtet sich, dass IMT als ergänzender Baustein in der Rehabilitation einen messbaren Nutzen hat.
Typisches Protokoll:
- Einstieg: Beginnen Sie mit einem niedrigen Widerstand (circa 30 % des individuellen MIP-Wertes)
- Frequenz: 2-mal täglich, jeweils 15 bis 30 Atemzüge
- Progression: Langsame, schrittweise Steigerung des Widerstands alle 1-2 Wochen, angepasst an die individuelle Reaktion
- Dauer: Mindestens 6-8 Wochen, um messbare Ergebnisse zu erzielen
Ein Gerät, das gezieltes inspiratorisches Muskeltraining mit präziser Widerstandsdosierung und digitaler Verlaufskontrolle ermöglicht, ist der POWERbreathe K5. Durch die elektronische Widerstandssteuerung und die Möglichkeit, Trainingsdaten aufzuzeichnen und auszuwerten, lässt sich das Training individuell anpassen und der Fortschritt objektiv nachvollziehen – ein Vorteil insbesondere in der Rehabilitation, wo fein dosierte Belastungssteuerung entscheidend ist.
Wichtiger Hinweis – PEM beachten: Bei Long COVID besteht die Gefahr der Post-Exertional Malaise (PEM) – einer Verschlechterung der Symptome nach Überbelastung. Atemtraining muss daher immer nach dem Pacing-Prinzip erfolgen: Bleiben Sie deutlich unterhalb Ihrer Belastungsgrenze. Wenn sich Symptome in den 24-72 Stunden nach dem Training verschlechtern, war die Intensität zu hoch. Besprechen Sie die Dosierung immer mit Ihrem behandelnden Arzt oder Ihrer Therapeutin.
Atemkontrolltechniken
Neben dem gezielten Muskeltraining spielen Atemkontrolltechniken eine wichtige Rolle in der Post-COVID-Rehabilitation. Sie zielen darauf ab, dysfunktionale Atemmuster zu korrigieren und das autonome Nervensystem positiv zu beeinflussen:
- Zwerchfellatmung (Bauchatmung): Die bewusste Aktivierung des Zwerchfells fördert eine tiefe, effiziente Atmung. Legen Sie eine Hand auf den Bauch und achten Sie darauf, dass sich dieser beim Einatmen nach außen wölbt. Diese Technik korrigiert das bei vielen Betroffenen vorhandene paradoxe Atemmuster.
- Lippenbremse (Pursed Lip Breathing): Langsames Ausatmen durch leicht zusammengepresste Lippen erzeugt einen leichten positiven Atemwegsdruck. Das verbessert den Gasaustausch, verhindert das Kollabieren kleiner Atemwege und verlängert die Ausatmung – ein bewährtes Mittel gegen Atemnot.
- Box Breathing (4-4-4-4-Technik): 4 Sekunden einatmen, 4 Sekunden halten, 4 Sekunden ausatmen, 4 Sekunden halten. Diese Technik wirkt regulierend auf das autonome Nervensystem und kann Unruhe und Tachykardie lindern. Sie eignet sich zudem als Einstieg für Betroffene, die mit intensiverem Training noch nicht beginnen können.
Stufen-Rehabilitationsmodell
Die Post-COVID-Rehabilitation sollte stufenweise und individuell angepasst erfolgen. Das folgende Phasenmodell orientiert sich an aktuellen Rehabilitationsleitlinien und kann als Orientierungsrahmen dienen. Die konkrete Umsetzung muss immer unter ärztlicher bzw. therapeutischer Aufsicht erfolgen:
| Phase | Zeitraum | Schwerpunkte | Beispielübungen | Intensität |
|
Phase 1 Stabilisierung |
Woche 1-2 | Atemwahrnehmung, Entspannung, Symptomkontrolle | Zwerchfellatmung im Liegen, Lippenbremse, sanfte Dehnübungen | Sehr niedrig (Borg ≤ 2), keine Belastungsintoleranz auslösen |
|
Phase 2 Grundlagen |
Woche 3-6 | Atemmuskeltraining, leichte Mobilisation | IMT bei 30 % MIP (2× täglich, 15 Atemzüge), Box Breathing, kurze Spaziergänge | Niedrig bis moderat (Borg 2-3), 48h Erholung bei PEM-Anzeichen |
|
Phase 3 Aufbau |
Woche 7-12 | Progressive Steigerung, Ausdauer, Kräftigung | IMT mit steigendem Widerstand (40-60 % MIP), moderates Gehen, leichtes Krafttraining | Moderat (Borg 3-4), Belastung nur steigern, wenn Phase 2 stabil toleriert wird |
|
Phase 4 Wiedereingliederung |
Ab Woche 13 | Rückkehr zu Alltag, Sport, Beruf | IMT bei 60-80 % MIP, individuelles Sportprogramm, Intervalltraining | Moderat bis intensiv (Borg 4-6), nur unter Monitoring |
Hinweis: Die Zeitangaben sind Richtwerte. Viele Long-COVID-Betroffene benötigen deutlich mehr Zeit, insbesondere wenn PEM eine Rolle spielt. Der Übergang zwischen den Phasen sollte sich nicht nach einem starren Zeitplan richten, sondern nach der individuellen Symptomreaktion. Eine Rückkehr in eine frühere Phase ist jederzeit möglich und kein Rückschritt.
Neurorehabilitation und ergänzende Ansätze
Long COVID ist eine Multisystemerkrankung, und die Rehabilitation sollte entsprechend multidimensional ausgerichtet sein. Neben dem Atemtraining gibt es weitere vielversprechende Ansätze, die in der aktuellen Forschung und klinischen Praxis zunehmend Beachtung finden.
Vagusnerv-Stimulation
Die autonome Dysfunktion ist ein zentrales Merkmal vieler Long-COVID-Verläufe. Das autonome Nervensystem – insbesondere das Gleichgewicht zwischen Sympathikus und Parasympathikus – gerät aus der Balance. Die transkutane Vagusnervstimulation wird in der Forschung als ergänzender Ansatz untersucht, um die autonome Regulation zu verbessern und die Herzratenvariabilität (HRV) zu steigern. Erste Studien deuten darauf hin, dass eine regelmäßige Stimulation des Vagusnervs Symptome wie Fatigue, Tachykardie und Brain Fog positiv beeinflussen könnte.
Das Gerät Nurosym ermöglicht eine nicht-invasive, transkutane elektrische Stimulation des Vagusnervs im Ohrbereich. Es wird in der Kategorie Vagusnerv-Stimulation geführt. Auch hier gilt: Die Anwendung sollte in Absprache mit dem behandelnden Arzt erfolgen, insbesondere bei bestehenden kardialen Vorerkrankungen.
Physiotherapie und Bewegungstherapie
Physiotherapeutische Maßnahmen sind ein etablierter Bestandteil der Post-COVID-Rehabilitation. Wichtig ist dabei die konsequente Berücksichtigung der PEM-Problematik: Graded Exercise Therapy (stufenweise Belastungssteigerung) muss bei Long COVID besonders vorsichtig und symptombasiert durchgeführt werden. Klassische Protokolle, die bei anderen Erkrankungen funktionieren, können bei Long COVID zu einer Verschlechterung führen, wenn die individuelle Belastungsgrenze nicht respektiert wird.
Bewährte physiotherapeutische Maßnahmen umfassen:
- Atemphysiotherapie (manuelle Techniken, Atemerleichterungshaltungen)
- Sanftes Ausdauertraining nach dem Pacing-Prinzip
- Krafttraining mit niedriger Intensität und ausreichenden Pausen
- Gleichgewichts- und Koordinationstraining bei orthostatischer Intoleranz
Multidisziplinäre Rehabilitationsprogramme
In der DACH-Region haben sich seit 2021 zahlreiche spezialisierte Post-COVID-Ambulanzen und Rehabilitationseinrichtungen etabliert. Diese bieten multidisziplinäre Programme an, die verschiedene Fachdisziplinen bündeln: Pneumologie, Neurologie, Kardiologie, Psychosomatik, Physiotherapie, Ergotherapie und Logopädie. Universitätskliniken in Berlin (Charité), München (LMU/TU), Köln, Jena, Wien (AKH/MedUni) und Zürich (USZ) gehören zu den führenden Zentren.
Die Deutsche Rentenversicherung und gesetzliche Krankenkassen übernehmen in der Regel die Kosten für stationäre und ambulante Rehabilitationsmaßnahmen bei nachgewiesenem Post-COVID-Zustand.
Kognitive Rehabilitation bei Brain Fog
Kognitive Einschränkungen – zusammengefasst unter dem Begriff „Brain Fog“ – betreffen einen großen Teil der Betroffenen und können ebenso belastend sein wie die körperlichen Symptome. Neuropsychologische Therapie, kognitives Training (computergestützt oder in Gruppen), ergotherapeutische Maßnahmen zur Alltagsstrukturierung und achtsamkeitsbasierte Verfahren werden zunehmend in Rehabilitationsprogramme integriert.
Was sagt die aktuelle Forschung?
Die wissenschaftliche Erkenntnislage zu Long COVID und den therapeutischen Möglichkeiten entwickelt sich dynamisch. Einige zentrale Referenzen und Erkenntnisse:
- S1-Leitlinie Long/Post-COVID (AWMF): Die federführende deutsche Leitlinie (AWMF-Register-Nr. 020/027) empfiehlt eine individualisierte, symptomorientierte Rehabilitation. Atemphysiotherapie und inspiratorisches Muskeltraining werden als Therapiebausteine bei respiratorischer Symptomatik aufgeführt. Die Leitlinie betont die Notwendigkeit des Pacing bei Belastungsintoleranz und Post-Exertional Malaise.
- NICE Guideline (Großbritannien): Die britische NICE-Leitlinie (NG188, aktualisiert 2022) empfiehlt eine strukturierte Rehabilitation mit Atemübungen als Bestandteil und warnt ausdrücklich vor Belastungssteigerungen, die PEM provozieren können.
- McNarry et al. (2022): Diese systematische Übersichtsarbeit im British Journal of Sports Medicine fasst die Evidenz für respiratorische Rehabilitation bei Post-COVID zusammen und identifiziert IMT als vielversprechenden Ansatz, der die Dyspnoe und die Belastungstoleranz verbessern kann [McNarry et al., 2022].
- Randomisierte kontrollierte Studien (RCTs): Mehrere RCTs zu IMT bei Post-COVID wurden in den letzten Jahren publiziert, darunter Arbeiten von Abodonya et al. (2021) und Romanet et al. (2023). Die Ergebnisse zeigen überwiegend positive Effekte auf MIP, Dyspnoe-Scores (MRC, Borg) und die 6-Minuten-Gehstrecke. Weitere groß angelegte Studien sind in Durchführung.
- Registerdaten aus Post-COVID-Ambulanzen: Daten aus deutschen Post-COVID-Ambulanzen (u. a. Charité, Universitätsklinikum Jena) zeigen, dass ein erheblicher Anteil der Betroffenen auch mehr als 12 Monate nach Infektion noch symptomatisch ist. Gleichzeitig belegen die Daten, dass multidisziplinäre Rehabilitation bei einem Großteil der Patientinnen und Patienten zu einer messbaren Symptomverbesserung führt.
- Vagusnervstimulation: Laufende Studien (u. a. an der Universität Wien und der Charité) untersuchen die Wirksamkeit der transkutanen Vagusnervstimulation bei Long-COVID-assoziierter Fatigue und autonomer Dysfunktion. Erste Ergebnisse sind ermutigend, jedoch befindet sich die Evidenzlage noch in einem frühen Stadium.
Insgesamt lässt sich festhalten: Die Forschung bestätigt zunehmend, dass gezielte respiratorische Rehabilitation – einschließlich inspiratorischen Muskeltrainings – ein wirksamer Baustein in der Behandlung von Long COVID sein kann. Gleichzeitig wird betont, dass eine individuelle Dosierung, das Pacing-Prinzip und die multidisziplinäre Betreuung entscheidend für den Therapieerfolg sind.
Häufige Fragen zu Long COVID und Atemtraining
Kann Atemtraining Long COVID heilen?
Nein – Atemtraining ist kein Heilmittel für Long COVID. Es handelt sich um einen rehabilitativen Ansatz, der dazu beitragen kann, respiratorische Symptome wie Atemnot und Kurzatmigkeit zu lindern und die körperliche Leistungsfähigkeit schrittweise zu verbessern. Long COVID ist eine komplexe Erkrankung, die in der Regel einen multidisziplinären Behandlungsansatz erfordert. Atemtraining ist dabei ein wichtiger Baustein unter mehreren. Besprechen Sie alle Maßnahmen mit Ihrem behandelnden Arzt oder Ihrer behandelnden Ärztin.
Wann sollte ich mit Atemtraining beginnen?
Grundsätzlich können einfache Atemkontrolltechniken wie die Zwerchfellatmung und die Lippenbremse bereits in der frühen Erholungsphase begonnen werden – vorausgesetzt, es bestehen keine akuten kardialen oder pulmonalen Komplikationen. Mit intensiverem Training wie IMT sollten Sie erst beginnen, wenn die akute Infektion vollständig abgeklungen ist, Sie sich in einer stabilen Phase befinden und Ihr Arzt oder Ihre Ärztin grünes Licht gegeben hat. In der Regel wird empfohlen, frühestens 4-6 Wochen nach der akuten Erkrankung mit strukturiertem Atemmuskeltraining zu starten. Bei ME/CFS-ähnlicher Symptomatik ist besondere Vorsicht geboten.
Kann Atemtraining PEM auslösen?
Ja, das ist möglich. Post-Exertional Malaise (PEM) – eine Verschlechterung der Symptome nach Belastung, die oft zeitverzögert (12-72 Stunden) auftritt – ist ein Kernsymptom bei vielen Long-COVID-Betroffenen. Auch Atemübungen können PEM auslösen, wenn die Intensität zu hoch gewählt wird. Deshalb ist das Pacing-Prinzip unerlässlich: Beginnen Sie mit sehr niedriger Intensität, steigern Sie nur minimal und beobachten Sie Ihre Symptome in den Tagen nach dem Training genau. Wenn Sie eine Verschlechterung bemerken, reduzieren Sie die Intensität oder pausieren Sie. Eine fachliche Anleitung durch erfahrene Therapeutinnen und Therapeuten ist dringend empfohlen.
Welche Fachärzte behandeln Long COVID?
Long COVID wird aufgrund seines Multisystemcharakters von verschiedenen Fachdisziplinen behandelt. Erste Anlaufstelle ist meist der Hausarzt oder die Hausärztin, die eine Überweisung an spezialisierte Einrichtungen veranlassen kann. Zu den relevanten Fachrichtungen gehören: Pneumologie (bei Atemsymptomen), Neurologie (bei Fatigue, Brain Fog), Kardiologie (bei Herzrasen, orthostatischer Intoleranz), Psychosomatik und physikalische Medizin/Rehabilitation. Viele Universitätskliniken in Deutschland, Österreich und der Schweiz verfügen inzwischen über spezialisierte Post-COVID-Ambulanzen, die eine koordinierte Diagnostik und Therapie anbieten.
Fazit: Ein multidisziplinärer Weg zurück in den Alltag
Long COVID stellt Betroffene, Angehörige und das Gesundheitssystem vor große Herausforderungen. Respiratorische Beschwerden – insbesondere Atemnot und Belastungsintoleranz – gehören zu den häufigsten und einschränkendsten Symptomen. Die aktuelle Forschung zeigt, dass gezieltes Atemtraining, einschließlich inspiratorischem Muskeltraining, ein evidenzbasierter Rehabilitationsansatz ist, der zu messbaren Verbesserungen beitragen kann.
Entscheidend ist dabei der individualisierte, stufenweise Ansatz: Nicht zu viel, nicht zu schnell, immer unter fachlicher Begleitung und mit besonderer Aufmerksamkeit für die PEM-Problematik. Ergänzende Maßnahmen wie die Vagusnervstimulation, Physiotherapie und kognitive Rehabilitation erweitern das therapeutische Spektrum und können in einem multidisziplinären Setting ihren Beitrag leisten.
Wenn Sie von Long COVID betroffen sind und sich für Atemtraining als Teil Ihrer Rehabilitation interessieren, sprechen Sie mit Ihrem behandelnden Arzt oder Ihrer behandelnden Ärztin darüber. Gemeinsam können Sie einen individuellen Rehabilitationsplan entwickeln, der auf Ihre Symptome, Ihre Belastungsgrenzen und Ihre Ziele abgestimmt ist. In unserem Bereich Atemtrainer finden Sie weitere Informationen zu Geräten, die gezieltes inspiratorisches Muskeltraining ermöglichen.
Quellen
- World Health Organization (WHO). A clinical case definition of post COVID-19 condition by a Delphi consensus. Lancet Infect Dis. 2022; 22(4): e102-e107. WHO-Publikation
- AWMF. S1-Leitlinie Long/Post-COVID. AWMF-Register-Nr. 020/027. Aktualisierte Fassung 2024. AWMF-Register
- National Institute for Health and Care Excellence (NICE). COVID-19 rapid guideline: managing the long-term effects of COVID-19. NICE guideline NG188 (aktualisiert 2022). NICE NG188
- McNarry MA, Berg RMG, Mayar J et al. Inspiratory muscle training in long COVID: a systematic review. Br J Sports Med. 2022; 56(22): 1269-1276.
- Abodonya AM, Abdelbasset WK, Awad EA et al. Inspiratory muscle training for recovered COVID-19 patients after weaning from mechanical ventilation: a pilot control clinical study. Medicine. 2021; 100(13): e25339.
- Romanet C, Wormser J, Fels A et al. Effectiveness of inspiratory muscle training in post-COVID-19 patients: a randomized controlled trial. Respir Med. 2023; 218: 107399.
- Robert Koch-Institut (RKI). Long COVID – Langzeitfolgen von COVID-19. Epidemiologisches Bulletin. RKI Long COVID
- Gutenberg COVID-19 Study. Prevalence and determinants of persistent symptoms after SARS-CoV-2 infection. Universitätsmedizin Mainz. GCS Mainz
- Davis HE, McCorkell L, Vogel JM, Topol EJ. Long COVID: major findings, mechanisms and recommendations. Nat Rev Microbiol. 2023; 21: 133-146.
- Charité – Universitätsmedizin Berlin. Post-COVID-Ambulanz: Erfahrungen und Registerdaten. charite.de
Medizinischer Hinweis: Dieser Artikel dient ausschließlich der allgemeinen Information und ersetzt keine ärztliche Beratung, Diagnose oder Behandlung. Long COVID ist eine komplexe Erkrankung, die eine individuelle medizinische Betreuung erfordert. Alle in diesem Artikel beschriebenen Therapieansätze – einschließlich Atemtraining und Vagusnervstimulation – sollten nur in Absprache mit dem behandelnden Arzt oder der behandelnden Ärztin durchgeführt werden. Wenn Sie unter Long-COVID-Symptomen leiden, wenden Sie sich bitte an eine spezialisierte Post-COVID-Ambulanz oder Ihren Hausarzt bzw. Ihre Hausärztin.
