Die Ultraschall Therapie wird schon seit vielen Jahren sowohl für...
Weiter lesen...Stoßwellentherapie: Wirkung, Anwendung und Indikationen im Überblick
Die Stoßwellentherapie hat sich in der Orthopädie und Physiotherapie als wichtiges nicht-invasives Behandlungsverfahren etabliert. Was ist Stoßwellentherapie? Die extrakorporale Stoßwellentherapie (ESWT) ist ein Verfahren, das hochenergetische Druckwellen nutzt, um biologische Reparaturprozesse im Körper anzuregen. Die Stärke der Evidenz hängt dabei stark von der jeweiligen Indikation ab – besonders gut untersucht sind Plantarfasziitis, bestimmte Tendinopathien und ausgewählte Fälle verzögerter Knochenheilung. Für Physiotherapeuten, Orthopäden und Sportmediziner im DACH-Raum bietet dieser Artikel einen Überblick über Wirkmechanismen, klinische Anwendungsgebiete, Behandlungsparameter und Geräteauswahl. [8][9]
Inhaltsverzeichnis
Was ist Stoßwellentherapie? Definition und Wirkprinzip
Die extrakorporale Stoßwellentherapie (ESWT) arbeitet mit kurzen, hochenergetischen Druckimpulsen, die von außen in das Gewebe eingeleitet werden. Im Unterschied zu Ultraschall handelt es sich nicht um kontinuierliche Schallwellen, sondern um sehr kurze Impulse mit steiler Druckanstiegsphase. Die Stoßwellenbehandlung setzt dabei auf das Prinzip der Mechanotransduktion – die Umwandlung mechanischer Reize in biologische Signale.
Physikalische Grundlagen der Stoßwellentherapie
Stoßwellen sind akustische Wellen mit hoher Amplitude und kurzer Anstiegszeit. Sie breiten sich im Gewebe aus und erzeugen an Grenzflächen unterschiedlicher Dichte mechanische Kräfte. Die therapeutischen Stoßwellen bewegen sich je nach Gerät und Indikation in typischen Frequenzbereichen zwischen 1 und 22 Hz und Energiedichten von 0,01 bis 0,5 mJ/mm² – die konkreten Werte variieren jedoch stark nach Gerät, Indikation und klinischer Zielsetzung [1].
Radiale vs. fokussierte Stoßwellen: Die wichtigsten Unterschiede
In der Praxis unterscheiden wir zwei Haupttypen der extrakorporalen Stoßwellentherapie:
Radiale Stoßwellen (rESWT) entstehen durch ballistisch beschleunigte Projektile und breiten sich divergent im Gewebe aus. Sie entfalten ihre maximale Energie an der Hautoberfläche und nehmen mit der Tiefe ab. Sie eignen sich vor allem für oberflächennahe und breiter verteilte Beschwerden wie myofasziale Schmerzen oder Tendinopathien. Geräte wie das TensCare Shockwave arbeiten mit diesem Prinzip.
Fokussierte Stoßwellen (fESWT) werden elektrohydraulisch, elektromagnetisch oder piezoelektrisch erzeugt. Sie bündeln ihre Energie in einem definierten Fokuspunkt in der Tiefe des Gewebes und erlauben so die präzise Behandlung tiefer liegender Strukturen. Das BTL-6000 FSWT ist ein Beispiel für ein fokussiertes System und wird u.a. bei Pseudarthrosen und Kalkschulter eingesetzt.
Welche Methode sinnvoll ist, hängt von der Diagnose, der Tiefe der Zielstruktur und den praktischen Rahmenbedingungen ab. [9][7]
Biologische Wirkmechanismen der ESWT
Zu den in der Literatur beschriebenen biologischen Effekten der ESWT gehören [1]:
- Neovaskularisation: Förderung der Gefäßneubildung durch Freisetzung von Wachstumsfaktoren (u.a. VEGF, eNOS)
- Entzündungsmodulation: Beeinflussung chronischer Entzündungsprozesse durch Veränderung von Zytokin-Profilen
- Kollagenremodelling: Umstrukturierung von Kollagenfasern in Sehnen und Bändern
- Schmerzmodulation: Beeinflussung der Schmerzweiterleitung durch Substanz-P-Reduktion
- Zelluläre Stimulation: Aktivierung mesenchymaler Vorläuferzellen und regenerativer Prozesse
Diese Mechanismen sind biologisch plausibel und werden in Fachtexten als Teil der regenerativen Wirkung diskutiert. Die klinische Relevanz variiert jedoch je nach Indikation und eingesetztem Gerät. [1][7]
Anwendungsgebiete der Stoßwellentherapie in der Physiotherapie
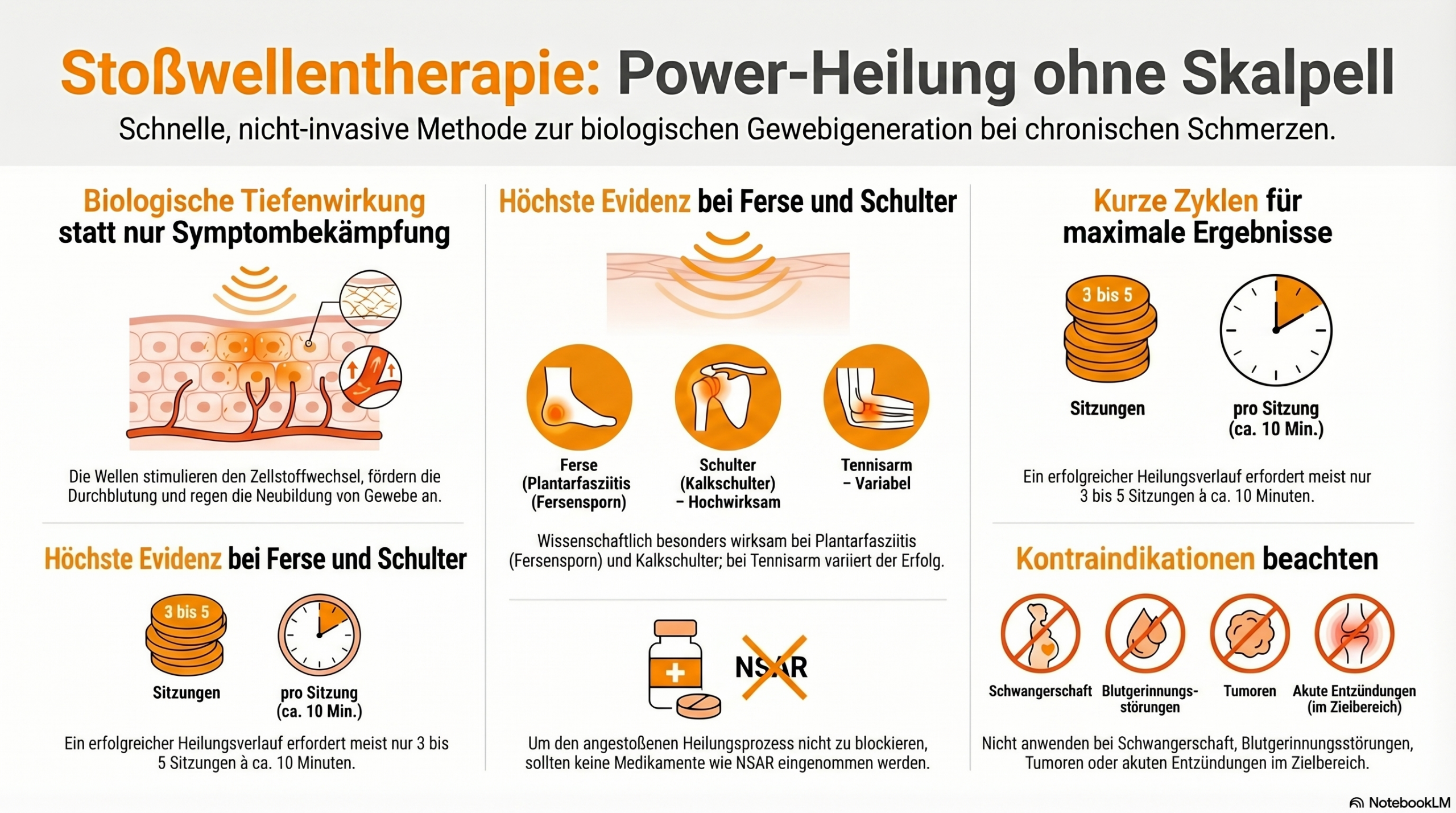
Die Evidenzlage für die Stoßwellentherapie ist indikationsabhängig und reicht von gut belegt bis heterogen. Plantarfasziitis gehört zu den am besten untersuchten Indikationen; für viele weitere Tendinopathien und Beschwerden liegen positive, aber teils inkonsistente Daten vor. [8][9]
Kalkschulter (Tendinosis calcarea): Gut untersuchte Indikation
Die Behandlung der Kalkschulter ist eine der gut untersuchten Indikationen der Stoßwellentherapie. Die ISMST-Leitlinien empfehlen die fokussierte ESWT bei chronischer kalzifizierender Tendinitis nach erfolgloser konservativer Therapie [2]. Wichtig: Die akute kalzifizierende Tendinitis in der Resorptionsphase stellt eine Kontraindikation dar.
Bei der chronischen Form zeigen Studien mit fokussierter Hochenergie-ESWT Kalkresorptionsraten von 60-86 % [2]. Die Stoßwellen fördern die Resorption der Kalkdepots über eine Kombination aus mechanischen und biologischen Effekten. Professionelle Geräte wie das EME Shock Med bieten spezielle Programme für diese Indikation; für die fokussierte Behandlung eignet sich das BTL-6000 FSWT.
Fersensporn und Plantarfasziitis: Kassenleistung seit 2019
Seit dem 1. Januar 2019 ist die Stoßwellentherapie bei chronischem Fersenschmerz (Plantarfasziitis) die einzige von den gesetzlichen Krankenkassen erstattete ESWT-Indikation in Deutschland [3]. Eine Metaanalyse aus 2024 bestätigt die Wirksamkeit der ESWT bei chronischer Plantarfasziitis im Vergleich zu anderen etablierten Therapieverfahren [4].
Die Behandlung erfolgt typischerweise in 3-5 Sitzungen im wöchentlichen Abstand mit 2000-3000 Impulsen pro Sitzung. Sowohl radiale als auch fokussierte Systeme zeigen klinisch relevante Ergebnisse, wobei die Wahl des Systems von der individuellen Situation abhängt. Das Gymna Shockmaster 500 bietet vorprogrammierte Behandlungsprotokolle für Fersensporn.
Tennis- und Golferellenbogen: Option bei therapieresistenten Beschwerden
Bei der Epicondylitis lateralis (Tennisellenbogen) und medialis (Golferellenbogen) wird die Stoßwellentherapie als Option bei therapieresistenten Beschwerden eingesetzt. Die Datenlage ist heterogener als bei der Plantarfasziitis – der IGeL-Monitor bewertet die ESWT bei Tennisellenbogen mit „unklar“, da die bisherige Studienlage keine eindeutigen Nutzenbelege liefert. Einzelne Studien zeigen Schmerzreduktionen, aber die Effektgröße variiert [5]. Die Kombination mit exzentrischen Übungen kann die Langzeitergebnisse verbessern.
Weitere Indikationen
Für weitere Beschwerdebilder liegen unterschiedlich starke Daten vor [8][9]:
- Achillodynie: Positive Studien zu Schmerz- und Funktionsverbesserung bei chronischer Achillessehnentendinopathie
- Patellaspitzensyndrom: Einsatz bei chronischem „Jumper’s Knee“ mit variabler Studienlage
- Trochanter-Schmerzsyndrom: Positive Hinweise aus Studien, Evidenz noch begrenzt
- Diabetische Fußulzera: Eine 2024 publizierte Metaanalyse zeigt verbesserte Heilungsraten gegenüber Standardtherapie [6]
- Pseudarthrosen: Konservative Option bei verzögerter Frakturheilung; Evidenz heterogener als bei Weichteilverletzungen
Ablauf einer Stoßwellenbehandlung: Praktisches Vorgehen
Eine strukturierte Herangehensweise ist entscheidend für den Therapieerfolg. Die Behandlung folgt einem Protokoll, das individuell an Patient und Indikation angepasst werden muss – es gibt keine universell gültigen Standardwerte für alle Geräte und Indikationen. [7]
Vorbereitung und Diagnostik
Vor der ersten Behandlung steht eine gründliche Anamnese und klinische Untersuchung. Bildgebende Verfahren wie Ultraschall oder Röntgen können zur präzisen Lokalisation der Zielstruktur beitragen. Die Aufklärung über Ablauf, mögliche Nebenwirkungen und realistische Erwartungen ist wesentlich für die Patientencompliance.
Durchführung der Stoßwellentherapie
Die Behandlung erfolgt in der Regel ambulant ohne Anästhesie (Ausnahme: Hochenergie-Protokolle bei Kalkschulter):
- Positionierung: Der Patient wird so gelagert, dass die zu behandelnde Region gut zugänglich ist
- Lokalisierung: Durch Palpation oder Ultraschall wird der Behandlungspunkt bestimmt
- Kopplungsmedium: Ein Ultraschallgel gewährleistet die optimale Übertragung der Stoßwellen
- Applikation: Je nach Indikation und Gerät werden 1500-3000 Impulse mit angepasster Energie appliziert
- Nachbehandlung: Kurze Ruhephase und Instruktion für das Verhalten nach der Therapie
Die Behandlungsdauer beträgt typischerweise 10-20 Minuten. Geräte wie das Primo Radial Shockwave bieten vorprogrammierte Protokolle als Ausgangspunkt für verschiedene Indikationen.
Nachbehandlung und Verhaltensregeln
Nach der Stoßwellentherapie sollten Patienten folgende Empfehlungen beachten:
- Für 24-48 Stunden intensive Belastungen vermeiden
- Keine entzündungshemmenden Medikamente (NSAR) für 4-6 Wochen einnehmen, da diese die erwünschte biologische Reaktion beeinträchtigen können
- Leichte Bewegungsübungen und Dehnungen durchführen
- Bei Bedarf lokale Kühlung für 10-15 Minuten anwenden
- Physiotherapeutische Begleittherapie fortsetzen
Die volle Wirkung entfaltet sich oft erst nach 6-12 Wochen, da biologische Heilungsprozesse Zeit benötigen.
Wissenschaftliche Evidenz und Leitlinien zur ESWT
Die Stoßwellentherapie verfügt für ausgewählte Indikationen über eine gewachsene Evidenzbasis aus randomisierten kontrollierten Studien (RCTs) und Metaanalysen. Die Stärke dieser Evidenz ist jedoch indikationsabhängig und reicht von überzeugend bis heterogen. [8][9]
Aktuelle Studienlage
Aktuelle Metaanalysen liefern differenzierte Befunde zur Wirksamkeit der Stoßwellentherapie:
- Bei Plantarfasziitis zeigt die ESWT in einer 2024 publizierten Metaanalyse klinisch relevante Schmerzreduktion gegenüber Kontrollgruppen [4]
- Bei diabetischen Fußulzera weist eine 2024 publizierte systematische Übersichtsarbeit auf verbesserte Heilungsraten im Vergleich zur Standardtherapie hin [6]
- Für Tendinopathien der oberen Extremität zeigt eine Metaanalyse positive Effekte bei einzelnen Diagnosen, jedoch mit unterschiedlicher Studienqualität [5]
Leitlinien und Empfehlungen
Die wichtigsten Referenzen für die klinische Praxis:
- Die ISMST-Konsensusempfehlungen beschreiben Indikationen und Kontraindikationen für den klinischen Einsatz der ESWT [7]
- Der Gemeinsame Bundesausschuss (G-BA) hat die ESWT bei chronischem Fersenschmerz (Plantarfasziitis) als GKV-Leistung anerkannt [3]
- Das österreichische Ludwig Boltzmann Institut für HTA (AIHTA) hat eine differenzierte Übersicht zur Evidenzlage bei orthopädischen Indikationen publiziert [8]
- Die DIGEST (Deutsche Gesellschaft für Extrakorporale Stoßwellentherapie) stellt aktuelle Leitlinien für den deutschsprachigen Raum zur Verfügung [7]
Evidenzübersicht nach Indikationen
Die Ansprechraten variieren je nach Indikation, Gerät, Protokoll und Patientenselektion erheblich. Die folgenden Werte sind Richtwerte aus der Studienlage und kein Versprechen für den Einzelfall:
- Kalkschulter (fokussierte Hochenergie-ESWT): 60-86 % Kalkresorption [2]
- Plantarfasziitis: klinisch relevante Schmerzreduktion in RCTs nachgewiesen [4]
- Tennisellenbogen: heterogene Datenlage, IGeL-Monitor bewertet mit „unklar“
- Achillodynie: positive Studien vorhanden, Evidenz moderat
- Pseudarthrosen: konservative Option, Evidenz aus Fallserien und kleineren Studien [8]
Kosten und Erstattung durch Krankenkassen
Die Kostenstruktur der Stoßwellentherapie hängt von Indikation und Behandlungsort ab. Für Physiotherapeuten und Praxisinhaber ist das Verständnis der Abrechnungsmöglichkeiten wesentlich.
GKV-Leistungen vs. IGeL bei Stoßwellentherapie
Seit dem 1. Januar 2019 gilt folgende Regelung für die Kostenerstattung [3]:
Kassenleistung (GKV): Ausschließlich die Behandlung des chronischen Fersensporns (Plantarfasziitis) wird von den gesetzlichen Krankenkassen übernommen. Voraussetzungen: mindestens 6 Monate erfolglose konservative Therapie, GOP 30440, aktuell bewertet mit 31,47 Euro je Sitzung, je Fuß bis zu dreimal im Krankheitsfall in höchstens zwei aufeinanderfolgenden Quartalen abrechenbar [3].
IGeL-Leistungen: Alle anderen Indikationen – Kalkschulter, Epicondylitis, Achillodynie, Patellaspitzensyndrom – werden als Individuelle Gesundheitsleistungen privat abgerechnet. Übliche Preise im DACH-Raum liegen je nach Praxis und Indikation zwischen 35 und 80 Euro pro Sitzung.
Kontraindikationen und Sicherheitshinweise
Eine sorgfältige Indikationsprüfung ist Voraussetzung für den sicheren Einsatz der Stoßwellentherapie. Absolute Kontraindikationen umfassen:
- Maligne Tumoren im Behandlungsgebiet
- Gerinnungsstörungen oder Antikoagulation (INR > 3)
- Akute Infektionen oder Osteomyelitis im Behandlungsareal
- Offene Wachstumsfugen bei Kindern und Jugendlichen
- Schwangerschaft (bei Behandlung im Rumpfbereich)
- Herzschrittmacher bei thoraxnaher Anwendung
Relative Kontraindikationen erfordern eine sorgfältige Nutzen-Risiko-Abwägung: Polyneuropathien mit Sensibilitätsstörungen, rheumatische Erkrankungen in der akuten Phase sowie Kortikosteroid-Injektionen in den letzten 6 Wochen.
Häufig gestellte Fragen (FAQ)
Wie viele Sitzungen sind bei der Stoßwellentherapie notwendig?
Die meisten Behandlungsprotokolle sehen 3-5 Sitzungen im Abstand von 5-10 Tagen vor. Beim Fersensporn sind 3 Sitzungen die Standardempfehlung gemäß G-BA-Beschluss. Die volle Wirkung tritt häufig erst 6-12 Wochen nach der letzten Behandlung ein [3].
Ist Stoßwellentherapie bei allen Beschwerden gleich gut belegt?
Nein. Die Evidenz ist indikationsabhängig und reicht von gut belegt (Plantarfasziitis) bis heterogen oder unklar (z.B. Tennisellenbogen nach IGeL-Monitor-Bewertung). Eine realistische Erwartungskommunikation mit dem Patienten ist daher wesentlich. [8][9]
Ist Stoßwellentherapie schmerzhaft?
Die Behandlung kann während der Applikation unangenehm bis schmerzhaft sein, besonders im direkten Schmerzareal. Das Patientenfeedback ist wichtig für die korrekte Lokalisation – eine Lokalanästhesie ist bei radialen Protokollen daher nicht empfohlen (Ausnahme: Hochenergie-Protokolle bei Kalkschulter).
Welches Stoßwellengerät eignet sich für den Praxiseinstieg?
Für Praxen, die neu in die Stoßwellentherapie einsteigen, empfiehlt sich ein radiales System. Das Gymna Shockmaster 300 bietet mit 11 kg Gewicht, integriertem Kompressor und pGTS-Technologie einen guten Einstieg. Das EME Shock Med ist eine wirtschaftliche Alternative für Einzelpraxen. Für höhere Patientenvolumina und bilaterale Behandlungen ist der Gymna Shockmaster 500 mit Zwei-Kanal-System geeignet.
Dürfen NSAR nach einer Stoßwellenbehandlung eingenommen werden?
Nein – nicht-steroidale Antirheumatika (Ibuprofen, Diclofenac) sollten für mindestens 4 Wochen nach der Behandlung vermieden werden. Sie können die durch die Stoßwelle induzierte biologische Reaktion hemmen, die ein Teil des Wirkmechanismus ist.
Fazit
Die extrakorporale Stoßwellentherapie ist ein etabliertes, nicht-invasives Behandlungsverfahren mit differenzierter Evidenzbasis. Besonders bei Plantarfasziitis und Kalkschulter (fokussierte ESWT) liefert sie klinisch relevante Ergebnisse. Für andere Indikationen ist die Datenlage heterogener – eine sorgfältige Indikationsstellung, realistische Erwartungskommunikation und die Integration in ein multimodales Therapiekonzept sind entscheidend.
Für die Geräteauswahl steht eine umfassende Übersicht aller verfügbaren Stoßwellengeräte bei CardioVibe bereit – vom kosteneffizienten Einstiegsmodell bis zum fokussierten Hochleistungssystem, mit persönlicher Fachberatung für die optimale Gerätewahl für Ihre Praxis.
Quellen
- Speed CA. (2004). Extracorporeal shock-wave therapy in the management of chronic soft-tissue conditions. J Bone Joint Surg Br. 86(2):165-171. PMID: 14996966
- Ioppolo F et al. (2024). International Society for Medical Shockwave Treatment (ISMST) consensus recommendations on the use of extracorporeal shock wave therapy for calcific tendinopathy of the shoulder. J Orthop Surg Res. 19:43. doi.org/10.1186/s13018-023-04503-z
- Gemeinsamer Bundesausschuss (G-BA). (2018). Beschluss über eine Änderung der Richtlinie Methoden vertragsärztliche Versorgung: Extrakorporale Stoßwellentherapie bei Fersensporn. g-ba.de
- Li Z et al. (2024). Efficacy and safety of extracorporeal shock wave therapy for plantar fasciitis: an updated systematic review and meta-analysis. J Orthop Surg Res. 19:272. doi.org/10.1186/s13018-024-04740-6
- Stania M et al. (2019). Extracorporeal shock wave therapy for lateral epicondylosis. Biomed Res Int. 2019:3868989. doi.org/10.1155/2019/3868989
- Xia P et al. (2024). Extracorporeal shockwave therapy for diabetic foot ulcers: a systematic review and meta-analysis. Int Wound J. 21(1):e14516. doi.org/10.1111/iwj.14516
- DIGEST – Deutsche Gesellschaft für Extrakorporale Stoßwellentherapie. (2024). Leitlinien zur Stoßwellentherapie. digest-ev.de
- AIHTA – Ludwig Boltzmann Institut für Health Technology Assessment. (2024). Extrakorporale Stoßwellentherapie bei orthopädischen Indikationen. aihta.at
- Universimed. (2024). Extrakorporale Stoßwellentherapie – Evidenz und Trends. universimed.com
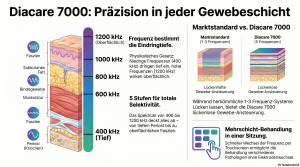
Präzision in der Tiefe: Warum die 5-Frequenz-Technologie der Diacare 7000 neue Standards setzt
Präzision in der Tiefe: Warum die 5-Frequenz-Technologie der Diacare 7000...
Weiter lesen...Therapeutischer Ultraschall in der Tiermedizin
In der Tiermedizin ist der therapeutische Ultraschall eine der häufigsten...
Weiter lesen...